24/01/2026
W sytuacjach zagrożenia życia, gdy naturalne procesy oddychania zawodzą, wentylacja inwazyjna staje się nieocenionym narzędziem medycznym. Ta zaawansowana metoda podtrzymywania życia, stosowana głównie na oddziałach intensywnej terapii, pozwala na wspomaganie lub całkowite zastąpienie funkcji oddechowych pacjenta. Zrozumienie, kiedy i dlaczego wentylacja inwazyjna jest konieczna, jest kluczowe dla efektywnego leczenia i poprawy rokowania pacjentów.

Czym jest wentylacja inwazyjna?
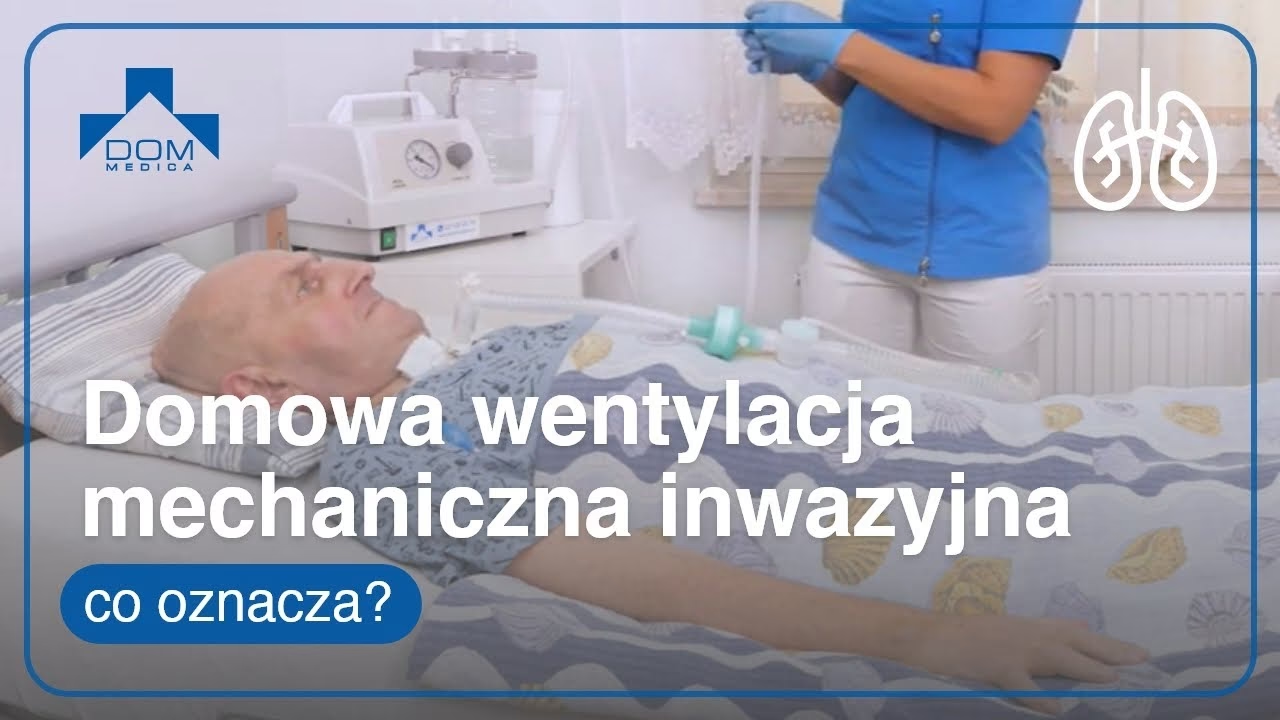
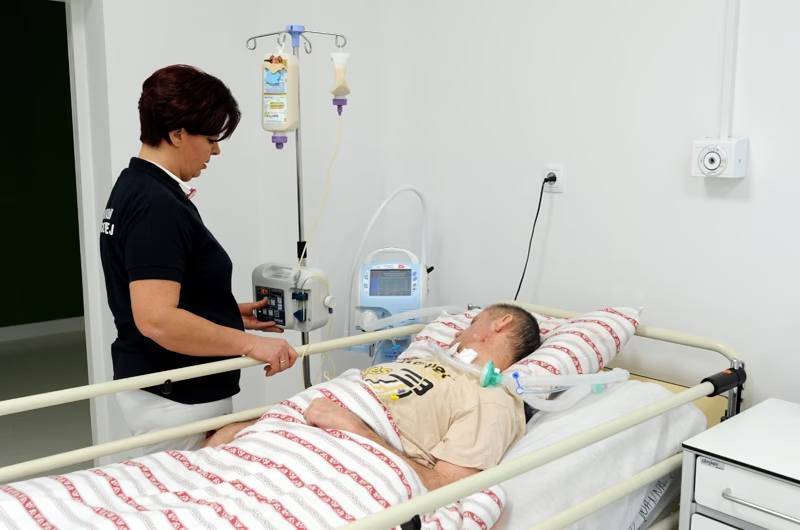
Wentylacja inwazyjna to procedura medyczna polegająca na mechanicznym wspomaganiu oddychania pacjenta za pomocą respiratora. W przeciwieństwie do wentylacji nieinwazyjnej, która wykorzystuje maski twarzowe lub nosowe, wentylacja inwazyjna wymaga wprowadzenia rurki intubacyjnej do dróg oddechowych pacjenta – najczęściej przez usta lub nos do tchawicy (intubacja dotchawicza) lub rzadziej przez otwór chirurgiczny w tchawicy (tracheostomia). Ten bezpośredni dostęp do dróg oddechowych umożliwia precyzyjne kontrolowanie parametrów oddechowych i dostarczanie mieszanki gazów bezpośrednio do płuc.

W naturalnym procesie oddychania, mięśnie oddechowe, w tym przepona, generują podciśnienie w klatce piersiowej, co powoduje napływ powietrza do płuc. Wentylacja inwazyjna odwraca ten mechanizm – respirator wtłacza powietrze do płuc pod dodatnim ciśnieniem. Podczas wydechu, ciśnienie w drogach oddechowych spada, umożliwiając bierny wypływ powietrza z płuc. Ta zmiana fizjologii oddychania, choć ratująca życie, niesie ze sobą potencjalne ryzyko i wymaga starannego monitorowania.
Wskazania do wentylacji inwazyjnej
Decyzja o zastosowaniu wentylacji inwazyjnej jest zawsze podyktowana stanem klinicznym pacjenta i opiera się na ocenie szeregu czynników. Główne wskazania do wentylacji inwazyjnej obejmują stany, w których naturalne oddychanie jest niewystarczające do utrzymania życia i prawidłowej funkcji narządów. Do najczęstszych wskazań należą:
- Zatrzymanie oddechu (bezdech): Jest to stan nagłego zatrzymania czynności oddechowej, który wymaga natychmiastowej interwencji. Bezdech może być spowodowany różnymi przyczynami, takimi jak urazy, przedawkowanie leków, zawał serca, udar mózgu czy ciężkie infekcje. W takich przypadkach wentylacja inwazyjna jest niezbędna do utrzymania utlenowania krwi i funkcji mózgu.
- Niewydolność oddechowa: Niewydolność oddechowa to stan, w którym układ oddechowy nie jest w stanie skutecznie dostarczać tlenu do krwi i usuwać dwutlenku węgla. Może być ostra (nagła) lub przewlekła (postępująca). Wskazaniem do wentylacji inwazyjnej jest ostra niewydolność oddechowa, szczególnie gdy pacjent wykazuje objawy wzmożonego wysiłku oddechowego pomimo zastosowania wentylacji nieinwazyjnej, takie jak duszność, sinica, przyspieszony oddech i praca dodatkowych mięśni oddechowych. Przyczyny ostrej niewydolności oddechowej mogą być różnorodne, w tym ciężkie zapalenie płuc, ARDS (zespół ostrej niewydolności oddechowej), astma oskrzelowa, POChP (przewlekła obturacyjna choroba płuc) i urazy klatki piersiowej.
- Zaburzenia metaboliczne z hiperkapnią i kwasicą oddechową:Hiperkapnia to stan podwyższonego poziomu dwutlenku węgla we krwi, a kwasica oddechowa to obniżenie pH krwi spowodowane nagromadzeniem dwutlenku węgla. Te zaburzenia mogą wynikać z niewydolności oddechowej, chorób nerwowo-mięśniowych, które osłabiają mięśnie oddechowe, lub z depresji ośrodka oddechowego w mózgu. Wentylacja inwazyjna pomaga usunąć nadmiar dwutlenku węgla z organizmu i przywrócić prawidłowe pH krwi.
- Hipoksja:Hipoksja to stan niedostatecznego utlenowania tkanek organizmu. Może być spowodowana różnymi czynnikami, w tym niewydolnością oddechową, chorobami serca, anemią i zatruciem tlenkiem węgla. Wentylacja inwazyjna, poprzez dostarczanie tlenu bezpośrednio do płuc, pomaga zwiększyć poziom tlenu we krwi i tkankach.
- Wstrząs:Wstrząs to stan zagrożenia życia charakteryzujący się krytycznie niskim przepływem krwi przez narządy, co prowadzi do niedotlenienia tkanek. Wstrząs może być spowodowany różnymi przyczynami, takimi jak masywne krwotoki, zakażenia (wstrząs septyczny), zawał serca (wstrząs kardiogenny) i reakcje alergiczne (wstrząs anafilaktyczny). Wentylacja inwazyjna w wstrząsie ma na celu poprawę utlenowania krwi i zmniejszenie wysiłku oddechowego, co pozwala oszczędzać energię i poprawia rokowanie.
- Zabiegi operacyjne: Wentylacja inwazyjna jest rutynowo stosowana podczas większości zabiegów operacyjnych w znieczuleniu ogólnym. Zapewnia kontrolę nad oddychaniem pacjenta, utrzymuje odpowiednią oksygenację i wentylację podczas operacji, a także chroni drogi oddechowe przed aspiracją treści żołądkowej.
- Ochrona dróg oddechowych: W stanach, gdzie istnieje ryzyko aspiracji treści żołądkowej do płuc (np. u pacjentów z zaburzeniami świadomości, osłabionym odruchem kaszlu), wentylacja inwazyjna z intubacją dotchawiczą zapewnia ochronę dróg oddechowych i zapobiega poważnym powikłaniom, takim jak zachłystowe zapalenie płuc.
Rodzaje wentylacji inwazyjnej
Podstawową metodą wentylacji inwazyjnej jest wentylacja ciśnieniowa, czasowo-zmienna. W ramach tej metody wyróżnia się różne tryby wentylacji, które można dostosować do indywidualnych potrzeb pacjenta:
- Tryb kontrolowany: Respirator całkowicie kontroluje oddychanie pacjenta, ustawiając częstość oddechów i objętość wdechową. Ten tryb jest stosowany u pacjentów, którzy nie wykazują własnej aktywności oddechowej.
- Tryb wspomagany: Respirator wspomaga oddechy własne pacjenta, synchronizując się z jego wysiłkiem oddechowym. Wspomaganie może polegać na dostarczaniu dodatkowego ciśnienia wdechowego lub objętości oddechowej.
- Tryb SIMV (Synchronized Intermittent Mandatory Ventilation): Respirator dostarcza określoną liczbę oddechów obowiązkowych, ale pozwala pacjentowi na wykonywanie oddechów własnych pomiędzy oddechami obowiązkowymi. Oddechy własne pacjenta mogą być wspomagane.
W sytuacjach, gdy wentylacja konwencjonalna okazuje się niewystarczająca, stosuje się wentylację wysokiej częstotliwości (HFV - high-frequency ventilation), w tym najczęściej wentylację oscylacyjną wysokiej częstotliwości (HFO - high-frequency oscillation). W metodach HFV respirator dostarcza bardzo szybkie i małe objętości oddechowe – częstotliwość oddechów może sięgać nawet kilku tysięcy na minutę w HFO. Zaletą HFV jest minimalizacja urazu płuc związanego z nadmiernym rozciąganiem pęcherzyków płucnych (volutrauma), co jest szczególnie istotne u noworodków i pacjentów z ARDS. Wymiana gazowa w HFV zachodzi na zasadzie dyfuzji i innych zjawisk fizycznych, a nie klasycznej wentylacji objętościowej.
Zagrożenia i powikłania wentylacji inwazyjnej
Wentylacja inwazyjna, mimo że ratuje życie, nie jest pozbawiona ryzyka. Do potencjalnych powikłań wentylacji inwazyjnej należą:
- Barotrauma i volutrauma: Zbyt wysokie ciśnienie lub objętość powietrza dostarczanego do płuc może spowodować uszkodzenie pęcherzyków płucnych, prowadząc do barotraumy (uszkodzenie ciśnieniowe) lub volutraumy (uszkodzenie objętościowe). Może to skutkować odmą opłucnową (przedostawaniem się powietrza do jamy opłucnej), odmą śródpiersia lub rozedmą podskórną.
- Atelektrauma: Cykliczne otwieranie i zamykanie pęcherzyków płucnych, szczególnie w obszarach niedodmy (zapadniętych pęcherzyków), może prowadzić do uszkodzenia nabłonka pęcherzyków płucnych, czyli atelektraumy.
- Zapalenie płuc związane z wentylacją mechaniczną (VAP - ventilator-associated pneumonia): Intubacja dotchawicza ułatwia przedostawanie się bakterii do dróg oddechowych, co zwiększa ryzyko rozwoju VAP. Jest to poważne powikłanie, które może wydłużyć czas hospitalizacji i pogorszyć rokowanie.
- Uszkodzenie dróg oddechowych: Rurka intubacyjna może powodować uszkodzenie krtani, tchawicy lub strun głosowych, szczególnie przy długotrwałej wentylacji.
- Powikłania hemodynamiczne: Dodatnie ciśnienie w klatce piersiowej podczas wentylacji inwazyjnej może wpływać na układ krążenia, zmniejszając powrót żylny i obniżając ciśnienie krwi.
- Trudności z odłączeniem od respiratora: Długotrwała wentylacja inwazyjna może prowadzić do osłabienia mięśni oddechowych i uzależnienia od respiratora, co utrudnia proces odłączenia od wentylacji.
Aby zminimalizować ryzyko powikłań, wentylacja inwazyjna powinna być stosowana tylko wtedy, gdy jest to absolutnie konieczne i trwać możliwie jak najkrócej. Kluczowe jest również staranne monitorowanie pacjenta, odpowiednie ustawienie parametrów respiratora oraz stosowanie protokołów zapobiegających VAP.
Wentylacja inwazyjna w intensywnej terapii noworodka
Niewydolność oddechowa jest częstym problemem u noworodków, zwłaszcza u wcześniaków. Wentylacja inwazyjna odgrywa kluczową rolę w ratowaniu życia tych najmniejszych pacjentów. Wskazania do wentylacji inwazyjnej u noworodków są podobne jak u dorosłych, ale specyficzne dla tej grupy wiekowej obejmują:
- Zespół zaburzeń oddychania (RDS - respiratory distress syndrome) wcześniaków, spowodowany niedoborem surfaktantu.
- Przetrwałe nadciśnienie płucne noworodków (PPHN - persistent pulmonary hypertension of the newborn).
- Zapalenie płuc i inne infekcje dróg oddechowych.
- Wrodzone wady serca i płuc.
- Niedotlenienie okołoporodowe.
U noworodków, ze względu na delikatne płuca, szczególnie ważne jest stosowanie strategii wentylacji minimalizujących ryzyko urazu płuc. Wentylacja wysokiej częstotliwości (HFO) jest często preferowana w tej grupie pacjentów ze względu na mniejsze ryzyko volutraumy. Monitorowanie gazometrii krwi tętniczej, ciśnienia krwi i innych parametrów życiowych jest kluczowe dla skutecznego i bezpiecznego prowadzenia wentylacji inwazyjnej u noworodków.
Podsumowanie
Wentylacja inwazyjna jest niezbędną i ratującą życie terapią w wielu stanach zagrożenia życia związanych z niewydolnością oddechową. Wskazania do wentylacji inwazyjnej są szerokie i obejmują zatrzymanie oddechu, ostrą niewydolność oddechową, zaburzenia metaboliczne, hipoksję, wstrząs i konieczność ochrony dróg oddechowych. Mimo licznych korzyści, wentylacja inwazyjna niesie ze sobą ryzyko powikłań, dlatego decyzja o jej zastosowaniu powinna być zawsze starannie przemyślana i oparta na ocenie stanu klinicznego pacjenta. Kluczowe jest również monitorowanie pacjenta i minimalizowanie czasu trwania wentylacji, aby zredukować ryzyko powikłań i poprawić rokowanie.
Najczęściej zadawane pytania (FAQ)
- Kiedy wentylacja inwazyjna jest konieczna?
- Wentylacja inwazyjna jest konieczna w sytuacjach, gdy pacjent nie jest w stanie samodzielnie oddychać w sposób wystarczający do utrzymania życia i prawidłowej funkcji narządów. Wskazania obejmują zatrzymanie oddechu, ostrą niewydolność oddechową, ciężkie zaburzenia metaboliczne, hipoksję, wstrząs oraz konieczność znieczulenia ogólnego i ochrony dróg oddechowych podczas operacji.
- Czy wentylacja inwazyjna jest bezpieczna?
- Wentylacja inwazyjna jest procedurą ratującą życie, ale nie jest pozbawiona ryzyka. Potencjalne powikłania obejmują barotraumę, volutraumę, atelektraumę, zapalenie płuc związane z wentylacją mechaniczną, uszkodzenie dróg oddechowych i powikłania hemodynamiczne. Ryzyko powikłań można zminimalizować poprzez staranne monitorowanie pacjenta i stosowanie się do protokołów.
- Jak długo trwa wentylacja inwazyjna?
- Czas trwania wentylacji inwazyjnej jest zróżnicowany i zależy od stanu klinicznego pacjenta i przyczyny niewydolności oddechowej. Idealnie, wentylacja inwazyjna powinna trwać możliwie jak najkrócej, aby zminimalizować ryzyko powikłań. W niektórych przypadkach wentylacja może trwać kilka dni, w innych – tygodnie, a nawet miesiące.
- Co to jest wentylacja wysokiej częstotliwości (HFV)?
- Wentylacja wysokiej częstotliwości (HFV) to grupa metod wentylacji inwazyjnej, w których respirator dostarcza bardzo szybkie i małe objętości oddechowe. Jest stosowana jako metoda ratunkowa, gdy wentylacja konwencjonalna jest niewystarczająca, szczególnie u noworodków i pacjentów z ARDS. HFV minimalizuje ryzyko urazu płuc związanego z nadmiernym rozciąganiem pęcherzyków płucnych (volutrauma).
Jeśli chcesz poznać inne artykuły podobne do Wskazania do wentylacji inwazyjnej, możesz odwiedzić kategorię HVAC.