21/10/2018
Ekstracorporealna oksygenacja membranowa (ECMO) to zaawansowana metoda leczenia wspomagająca funkcje płuc i serca u pacjentów w ciężkim stanie. Jest stosowana, gdy konwencjonalne metody leczenia, takie jak respiratory, okazują się niewystarczające. ECMO może być kluczowym elementem ratującym życie, dającym czas na regenerację organizmu. W tym artykule odpowiemy na kilka kluczowych pytań dotyczących ECMO, opierając się na dostępnych informacjach.
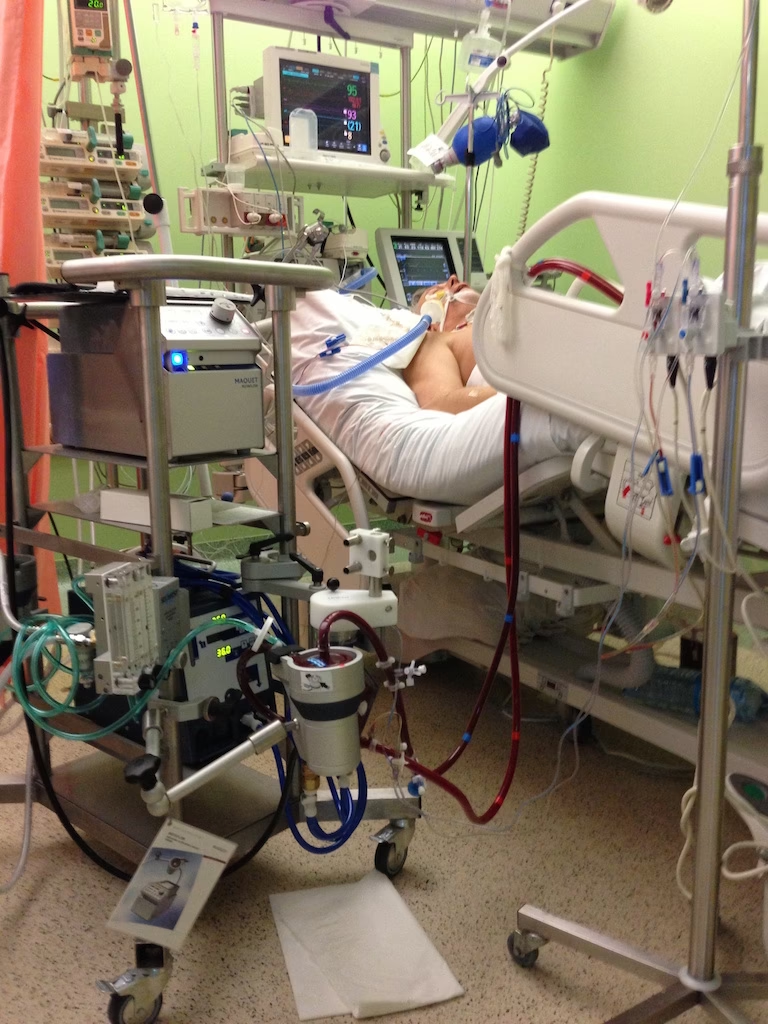
Czy ECMO ogrzewa krew?
Tak, ECMO ogrzewa krew do temperatury ciała pacjenta. Proces ECMO polega na pobraniu krwi pacjenta, przepuszczeniu jej przez specjalne urządzenie, które pełni funkcję sztucznego płuca, a następnie zwróceniu jej do organizmu. Po przejściu przez „sztuczne płuco”, krew trafia do wymiennika ciepła. To właśnie wymiennik ciepła odpowiada za ogrzewanie krwi do odpowiedniej temperatury, zanim zostanie ona ponownie wprowadzona do krwiobiegu pacjenta. Jest to kluczowy element, ponieważ utrzymanie właściwej temperatury krwi jest niezbędne dla prawidłowego funkcjonowania organizmu.
Jak długo można być podłączonym do ECMO?
Czas trwania terapii ECMO jest zróżnicowany i zależy od stanu pacjenta oraz przyczyny niewydolności narządowej. Rekordowy czas terapii ECMO wynosi 68 dni. Przykładem może być pacjent z COVID-19, który spędził w szpitalu aż 122 dni, z czego 68 dni był wspomagany aparatem ECMO. Ten ekstremalnie długi czas terapii ECMO umożliwił regenerację płuc pacjenta i przywrócenie mu zdolności do samodzielnego oddychania.
Średni czas trwania terapii ECMO w ciężkich infekcjach wirusem grypy wynosi zazwyczaj 7-10 dni. W przypadku zakażenia wirusem SARS-CoV-2, terapia ECMO może trwać znacznie dłużej, często 2-3 tygodnie, co jest czasem potrzebnym na regenerację płuc. Jednakże, każdy przypadek jest indywidualny, a decyzja o długości terapii ECMO jest podejmowana przez zespół lekarzy na podstawie bieżącej oceny stanu pacjenta.
Warto podkreślić, że długotrwała terapia ECMO jest wyzwaniem i wymaga ogromnego zaangażowania zespołu medycznego. Kluczowa jest dbałość o każdy szczegół i utrzymanie wiary w pozytywny efekt leczenia, nawet gdy poprawa stanu płuc nie następuje szybko. Długotrwała terapia ECMO, taka jak 68-dniowa, jest rzadkością i świadczy o skrajnie ciężkim stanie pacjenta oraz determinacji zespołu medycznego w walce o jego życie.

Czy podczas ECMO konieczna jest wentylacja?
Tak, wentylacja mechaniczna jest zazwyczaj konieczna również podczas terapii ECMO, choć jej rola i parametry mogą być inne niż w przypadku pacjentów niewspomaganych ECMO. ECMO nie zastępuje całkowicie funkcji płuc, ale je wspomaga, dając im czas na regenerację. Celem wentylacji mechanicznej podczas ECMO jest przede wszystkim utrzymanie otwartych płuc i zapobieganie ich zapadaniu, a niekoniecznie intensywna wymiana gazowa, którą w dużej mierze przejmuje ECMO.
W konwencjonalnej wentylacji mechanicznej, stosowanej bez ECMO, często używa się wyższych parametrów, aby zapewnić odpowiednie natlenienie i usunięcie dwutlenku węgla. Jednak wysokie parametry wentylacji mogą uszkadzać płuca (VILI - ventilator-induced lung injury). ECMO pozwala na zastosowanie tak zwanej protekcyjnej wentylacji, czyli wentylacji z niskimi objętościami oddechowymi i odpowiednio dobranym dodatnim ciśnieniem końcowo-wydechowym (PEEP). Taka strategia minimalizuje ryzyko uszkodzenia płuc i wspomaga ich regenerację.
Podczas ECMO, wentylacja mechaniczna może być ustawiona na minimalne parametry, mające na celu „odpoczynek płuc”. Jednak całkowite wyłączenie wentylacji mechanicznej nie jest zalecane, ponieważ płuca powinny być delikatnie wentylowane, aby pozostały otwarte i nie doszło do ich całkowitego zapadnięcia, co mogłoby opóźnić proces leczenia. Spontaniczne oddychanie u pacjentów na ECMO jest również coraz częściej rozważane, szczególnie w późniejszej fazie terapii i może przynosić korzyści w zakresie rehabilitacji i funkcji mięśni oddechowych.
Jaka jest najczęstsza przyczyna śmierci w przypadku ECMO?
Analiza badań dotyczących pacjentów leczonych za pomocą ECMO wskazuje, że najczęstszą przyczyną śmierci podczas terapii ECMO jest niewydolność wielonarządowa (MOF). Kolejnymi częstymi przyczynami są niewydolność serca oraz przyczyny neurologiczne. Krwawienia również stanowią istotną przyczynę zgonów w trakcie ECMO.
Nawet po pomyślnym odłączeniu od ECMO, niestety, część pacjentów umiera w szpitalu. W tym przypadku, również niewydolność wielonarządowa pozostaje najczęstszą przyczyną śmierci, a następnie przyczyny neurologiczne, niewydolność serca oraz zapalenie płuc. Ten okres po odłączeniu od ECMO, w którym pacjenci nadal umierają w szpitalu, jest określany jako „luka ECMO V-A”. Podkreśla to złożoność stanu pacjentów poddawanych terapii ECMO i fakt, że sama poprawa funkcji płuc czy serca nie zawsze gwarantuje przeżycie.
Podsumowując, ECMO jest zaawansowaną i ratującą życie metodą leczenia, ale obarczoną ryzykiem i wymagającą kompleksowej opieki. Ogrzewanie krwi, czas trwania terapii, konieczność wentylacji i przyczyny zgonów to kluczowe aspekty, które należy brać pod uwagę w kontekście leczenia ECMO.
Najczęściej zadawane pytania (FAQ)
Pytanie: Czy ECMO jest bolesne?
Odpowiedź: Pacjenci poddawani terapii ECMO zazwyczaj otrzymują leki uspokajające i przeciwbólowe, aby zminimalizować dyskomfort i ból.
Pytanie: Czy każdy pacjent z niewydolnością płuc może być leczony ECMO?
Odpowiedź: ECMO jest terapią inwazyjną i stosowaną w ciężkich przypadkach. Decyzja o zastosowaniu ECMO jest podejmowana indywidualnie przez zespół lekarzy, biorąc pod uwagę stan pacjenta i rokowania.
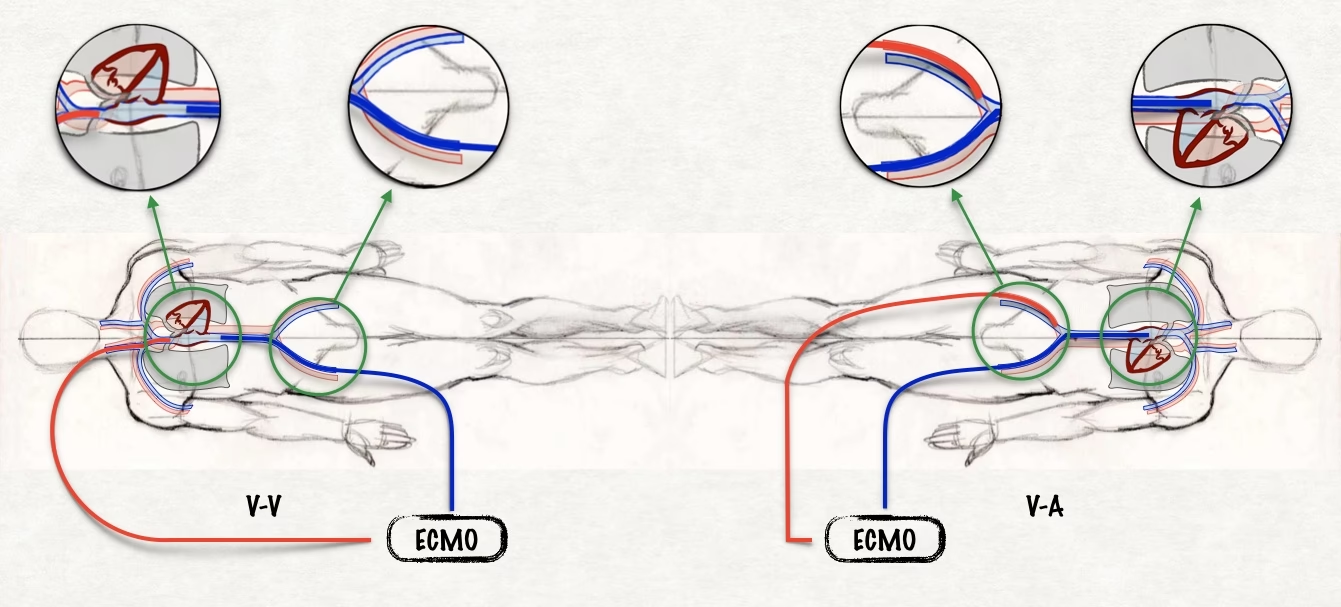
Pytanie: Jakie są powikłania terapii ECMO?
Odpowiedź: Powikłania ECMO mogą obejmować krwawienia, infekcje, problemy z krążeniem, uszkodzenia mechaniczne elementów ECMO i inne.
Pytanie: Czy po ECMO pacjent wraca do pełnego zdrowia?
Odpowiedź: Rokowania po ECMO zależą od wielu czynników, w tym od przyczyny niewydolności narządowej, stanu ogólnego pacjenta i wystąpienia powikłań. Niektórzy pacjenci wracają do pełnego zdrowia, inni mogą doświadczać długotrwałych problemów zdrowotnych.
Pytanie: Czy ECMO jest dostępne w każdym szpitalu?
Odpowiedź: Terapia ECMO jest bardzo specjalistyczna i dostępna tylko w wybranych, wysoko wyspecjalizowanych ośrodkach.
Jeśli chcesz poznać inne artykuły podobne do ECMO: Ogrzewanie krwi, czas trwania i wentylacja, możesz odwiedzić kategorię Wentylacja.
