28/12/2018
Obrzęk płuc, stan charakteryzujący się gromadzeniem płynu w pęcherzykach płucnych, stanowi poważne zagrożenie dla życia. Efektywna wentylacja jest kluczowa w leczeniu tego schorzenia, a ciągłe dodatnie ciśnienie w drogach oddechowych (CPAP) wyróżnia się jako prosta i szeroko stosowana technika, szczególnie w kardiogennym obrzęku płuc. Zrozumienie działania CPAP i jego zastosowania jest niezwykle ważne dla personelu medycznego i pacjentów.
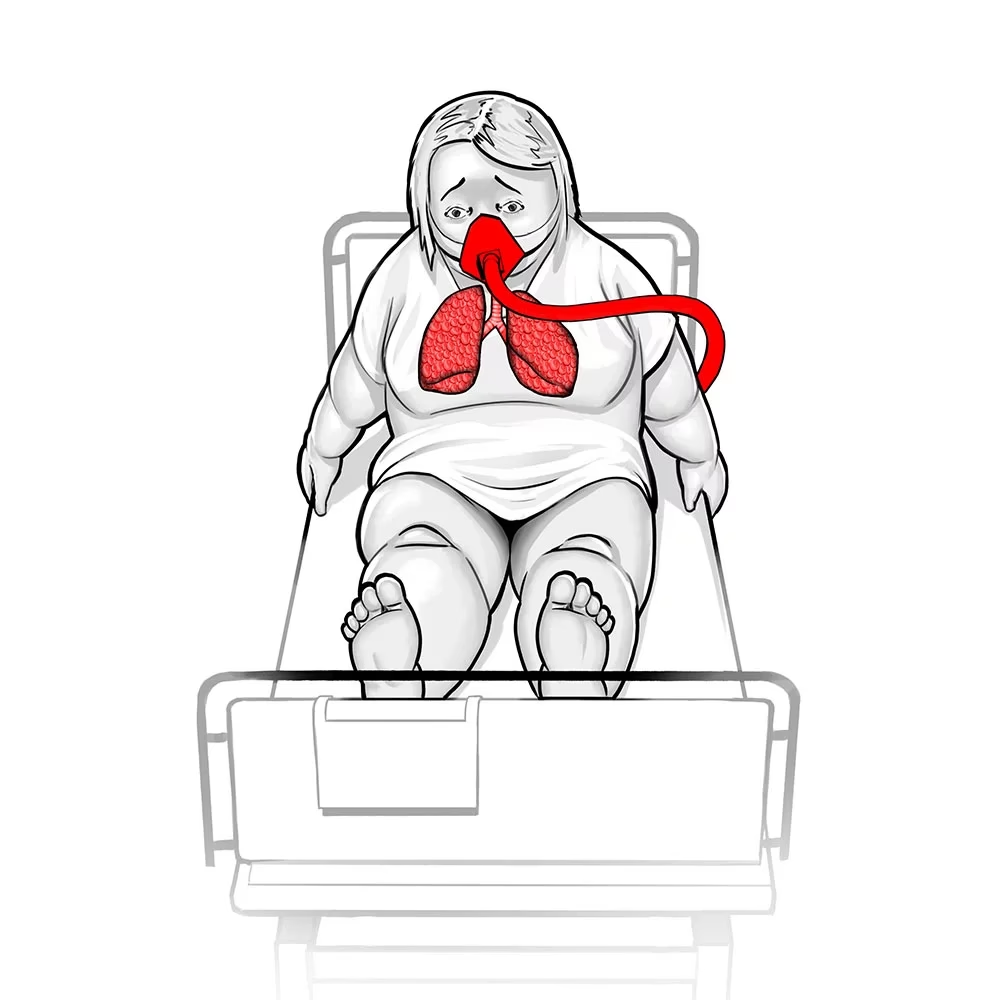
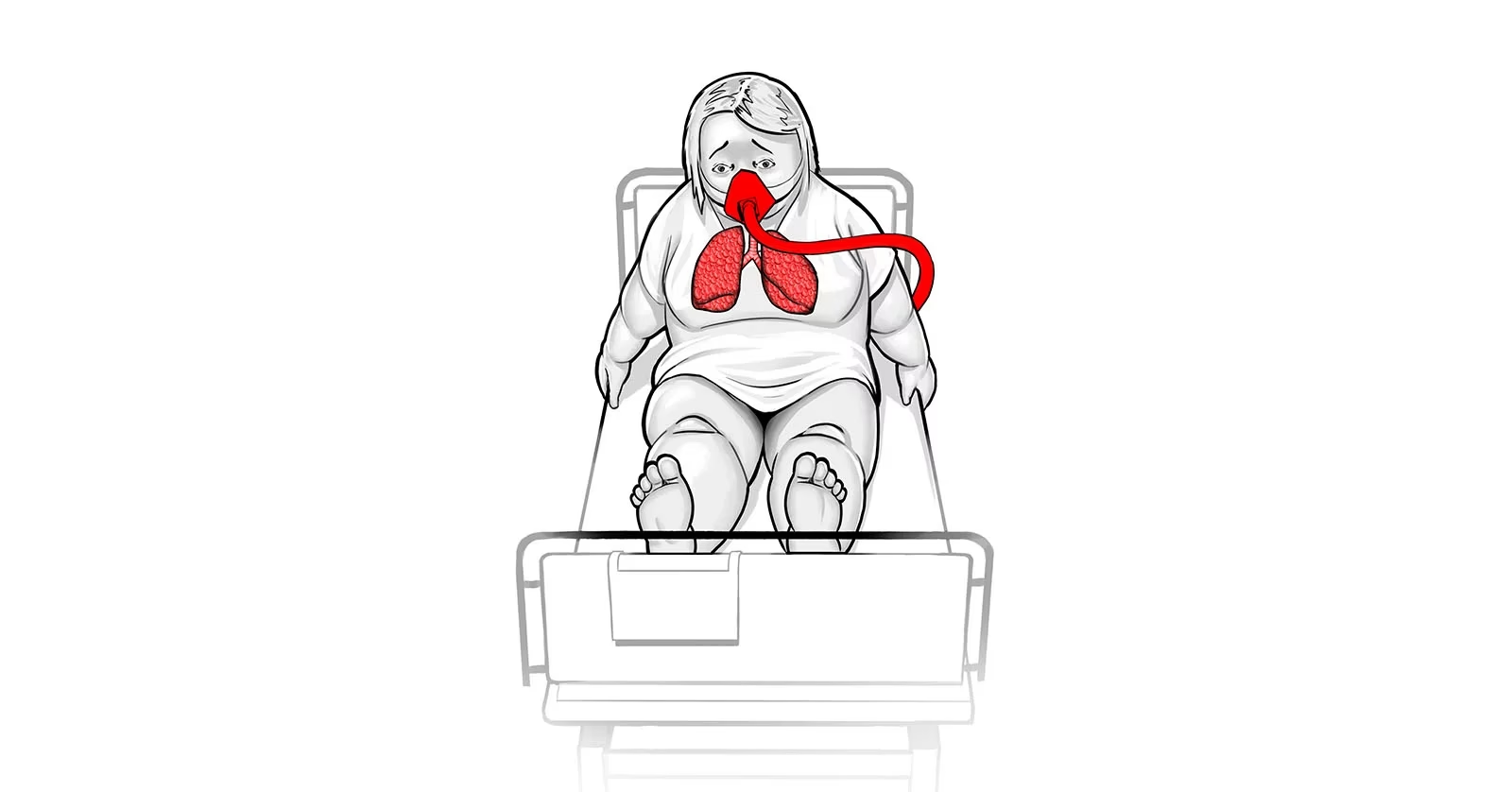
Czym jest CPAP i jak działa?
CPAP (Continuous Positive Airway Pressure), czyli ciągłe dodatnie ciśnienie w drogach oddechowych, to metoda wspomagania oddychania, która polega na utrzymywaniu stałego, dodatniego ciśnienia w drogach oddechowych pacjenta podczas całego cyklu oddechowego – zarówno wdechu, jak i wydechu. To dodatnie ciśnienie jest dostarczane za pomocą specjalnej maski nosowej, ustno-nosowej lub pełnotwarzowej, połączonej z generatorem CPAP.
Mechanizm działania CPAP w obrzęku płuc jest wielokierunkowy i przynosi szereg korzyści:
- Poprawa oksygenacji: Dodatnie ciśnienie zwiększa ciśnienie parcjalne tlenu w pęcherzykach płucnych, co ułatwia dyfuzję tlenu do krwi i poprawia nasycenie krwi tlenem (saturację). W obrzęku płuc, pęcherzyki są wypełnione płynem, co utrudnia wymianę gazową. CPAP „rozpycha” pęcherzyki, redukując płyn i zwiększając powierzchnię wymiany gazowej.
- Redukcja pracy oddechowej: Dodatnie ciśnienie ułatwia wdech, zmniejszając wysiłek mięśni oddechowych. Pacjent oddycha łatwiej i efektywniej, co jest szczególnie istotne w stanach duszności.
- Zmniejszenie obciążenia wstępnego i następczego serca: W kardiogennym obrzęku płuc, serce ma trudności z pompowaniem krwi. CPAP może zmniejszyć obciążenie serca poprzez obniżenie ciśnienia w klatce piersiowej, co z kolei zmniejsza obciążenie wstępne (preload) i następcze (afterload) serca.
- Zapobieganie niedodmie: Dodatnie ciśnienie pomaga utrzymać pęcherzyki płucne otwarte, zapobiegając ich zapadaniu się (niedodmie). Jest to szczególnie ważne w obrzęku płuc, gdzie płyn może powodować zapadanie się pęcherzyków.
Zastosowanie CPAP w obrzęku płuc
CPAP jest najczęściej stosowany w kardiogennym obrzęku płuc, czyli takim, który jest spowodowany niewydolnością serca. W tym przypadku, serce nie jest w stanie efektywnie pompować krwi, co prowadzi do wzrostu ciśnienia w naczyniach płucnych i przesiękania płynu do pęcherzyków płucnych. CPAP w tej sytuacji jest terapią pierwszego wyboru, często stosowaną już w warunkach przedszpitalnych, na przykład w karetce pogotowia.
Oprócz kardiogennego obrzęku płuc, CPAP może być również stosowany w innych sytuacjach, takich jak:
- Obrzęk płuc niekardiogenny (ARDS – Zespół Ostrej Niewydolności Oddechowej): Chociaż w ARDS wentylacja mechaniczna inwazyjna jest często konieczna, CPAP może być stosowany na wczesnym etapie lub w łagodniejszych przypadkach.
- Zaostrzenie POChP (Przewlekłej Obturacyjnej Choroby Płuc): CPAP może wspomagać oddychanie i redukować pracę oddechową w zaostrzeniach POChP.
- Bezdech senny: CPAP jest standardową metodą leczenia obturacyjnego bezdechu sennego, choć mechanizm działania w tym przypadku jest inny (zapobieganie zapadaniu się dróg oddechowych podczas snu).
Zalety CPAP w leczeniu obrzęku płuc
CPAP posiada szereg zalet, które czynią go atrakcyjną metodą leczenia obrzęku płuc:
- Nieinwazyjność: CPAP jest metodą nieinwazyjną, co oznacza, że nie wymaga intubacji dotchawiczej ani tracheotomii. Unikanie intubacji zmniejsza ryzyko powikłań związanych z wentylacją mechaniczną inwazyjną, takich jak infekcje płuc (VAP – Ventilator-Associated Pneumonia).
- Szybkość działania: Efekty CPAP, takie jak poprawa oksygenacji i zmniejszenie duszności, są często widoczne bardzo szybko, nawet w ciągu kilku minut od rozpoczęcia terapii.
- Dostępność: Urządzenia CPAP są stosunkowo proste w obsłudze i dostępne w wielu placówkach medycznych, a nawet w warunkach przedszpitalnych.
- Komfort pacjenta (względny): W porównaniu z wentylacją mechaniczną inwazyjną, CPAP jest zazwyczaj lepiej tolerowany przez pacjentów, choć początkowo maska i dodatnie ciśnienie mogą być niekomfortowe.
Potencjalne wady i przeciwwskazania do CPAP
Mimo licznych zalet, CPAP nie jest pozbawiony wad i przeciwwskazań:
- Dyskomfort i klaustrofobia: Niektórzy pacjenci mogą odczuwać dyskomfort związany z noszeniem maski, a u osób z klaustrofobią może to wywołać lęk.
- Podrażnienie skóry i błon śluzowych: Długotrwałe noszenie maski może powodować podrażnienie skóry twarzy i błon śluzowych nosa i jamy ustnej.
- Wyciek powietrza: Nieszczelna maska może powodować wyciek powietrza, zmniejszając skuteczność terapii i powodując dyskomfort.
- Przeciwwskazania: Istnieją przeciwwskazania do stosowania CPAP, takie jak:
- Niestabilność hemodynamiczna: W ciężkiej hipotensji CPAP może pogorszyć stan pacjenta.
- Zaburzenia świadomości: U pacjentów z zaburzeniami świadomości istnieje ryzyko zachłyśnięcia treścią pokarmową.
- Urazy twarzoczaszki: Urazy twarzoczaszki mogą uniemożliwić prawidłowe założenie maski.
- Odma opłucnowa: W odmie opłucnowej CPAP może być przeciwwskazany.
Monitorowanie pacjenta podczas CPAP
Podczas stosowania CPAP, kluczowe jest ciągłe monitorowanie stanu pacjenta. Należy regularnie oceniać:
- Saturację krwi tlenem (SpO2): Monitorowanie saturacji pozwala ocenić skuteczność terapii i dostosować parametry CPAP.
- Częstość oddechów i rytm oddechu: Ocena parametrów oddechowych pozwala na wczesne wykrycie pogorszenia stanu pacjenta.
- Ciśnienie krwi i tętno: Monitorowanie parametrów hemodynamicznych jest ważne, szczególnie u pacjentów z kardiogennym obrzękiem płuc.
- Poziom świadomości: Ocena poziomu świadomości jest istotna ze względu na ryzyko zachłyśnięcia.
- Komfort pacjenta i tolerancję maski: Należy upewnić się, że pacjent toleruje maskę i nie odczuwa nadmiernego dyskomfortu.
Alternatywy dla CPAP w wentylacji obrzęku płuc
Chociaż CPAP jest często metodą pierwszego wyboru, istnieją alternatywne techniki wentylacji, które mogą być stosowane w obrzęku płuc, w zależności od stanu pacjenta i dostępności zasobów:
- BiPAP (Bilevel Positive Airway Pressure): BiPAP, czyli dwupoziomowe dodatnie ciśnienie w drogach oddechowych, dostarcza wyższe ciśnienie podczas wdechu (IPAP) i niższe ciśnienie podczas wydechu (EPAP). BiPAP może być korzystniejszy u pacjentów z hiperkapnią (podwyższonym poziomem dwutlenku węgla we krwi) lub u pacjentów, którzy nie tolerują CPAP.
- Wentylacja mechaniczna inwazyjna: Wentylacja mechaniczna inwazyjna, wymagająca intubacji dotchawiczej, jest zazwyczaj rezerwowana dla pacjentów z ciężkim obrzękiem płuc, u których CPAP lub BiPAP są nieskuteczne lub przeciwwskazane. Wentylacja mechaniczna inwazyjna umożliwia precyzyjną kontrolę parametrów wentylacji i jest niezbędna w stanach zagrożenia życia.
- Tlenoterapia: Tlenoterapia za pomocą maski twarzowej lub wąsów tlenowych może być stosowana w łagodnych przypadkach obrzęku płuc, ale zazwyczaj nie jest wystarczająca w cięższych przypadkach, gdzie konieczne jest dodatnie ciśnienie w drogach oddechowych.
Podsumowanie
CPAP jest skuteczną i szeroko stosowaną metodą wentylacji nieinwazyjnej w leczeniu obrzęku płuc, szczególnie kardiogennego. Poprzez poprawę oksygenacji, redukcję pracy oddechowej i zmniejszenie obciążenia serca, CPAP może znacząco poprawić rokowanie pacjentów z tym poważnym stanem. Mimo pewnych ograniczeń i przeciwwskazań, CPAP pozostaje kluczowym narzędziem w arsenale terapeutycznym w walce z obrzękiem płuc. Wybór metody wentylacji powinien być zawsze indywidualizowany i oparty na ocenie stanu pacjenta, dostępności zasobów i doświadczeniu personelu medycznego.
Najczęściej zadawane pytania (FAQ)
Czy CPAP jest bolesny?
CPAP sam w sobie nie jest bolesny, ale noszenie maski i dodatnie ciśnienie mogą być początkowo niekomfortowe dla niektórych pacjentów. Dyskomfort zazwyczaj ustępuje po pewnym czasie adaptacji. W przypadku silnego dyskomfortu, należy skonsultować się z personelem medycznym, który może dostosować maskę lub parametry CPAP.
Jak długo pacjent może być na CPAP?
Czas trwania terapii CPAP zależy od stanu pacjenta i przyczyny obrzęku płuc. W ostrym obrzęku płuc, CPAP może być stosowany przez kilka godzin lub dni, aż do ustąpienia objawów i poprawy stanu pacjenta. W niektórych przypadkach, np. w leczeniu bezdechu sennego, CPAP może być stosowany przewlekle, przez wiele lat.
Czy CPAP jest bezpieczny dla każdego?
CPAP jest generalnie bezpieczną metodą, ale istnieją pewne przeciwwskazania. Przed rozpoczęciem terapii CPAP, lekarz oceni stan pacjenta i wykluczy ewentualne przeciwwskazania. Ważne jest również monitorowanie pacjenta podczas terapii CPAP, aby wcześnie wykryć ewentualne problemy.
Czy mogę stosować CPAP w domu?
W przypadku leczenia obturacyjnego bezdechu sennego, CPAP jest często stosowany w domu. Jednak w przypadku obrzęku płuc, szczególnie kardiogennego, CPAP zazwyczaj stosuje się w szpitalu lub w warunkach przedszpitalnych pod nadzorem personelu medycznego. Stosowanie CPAP w domu w przypadku obrzęku płuc wymagałoby ścisłej konsultacji i nadzoru lekarza.
Co się stanie, jeśli CPAP nie zadziała?
Jeśli CPAP nie jest skuteczny w leczeniu obrzęku płuc, konieczne mogą być inne metody wentylacji, takie jak BiPAP lub wentylacja mechaniczna inwazyjna. W przypadku braku poprawy po CPAP, personel medyczny podejmie decyzję o dalszym postępowaniu terapeutycznym, dostosowanym do indywidualnej sytuacji pacjenta.
Jeśli chcesz poznać inne artykuły podobne do CPAP w Obrzęku Płuc: Skuteczna Wentylacja, możesz odwiedzić kategorię HVAC.