16/08/2017
Przewlekła obturacyjna choroba płuc (POChP) to postępująca choroba układu oddechowego, charakteryzująca się trwałym ograniczeniem przepływu powietrza w drogach oddechowych. Jej przebieg jest niestety często pogarszany przez nagłe zaostrzenia, wywołane najczęściej infekcjami, które znacząco wpływają na jakość życia i rokowania pacjentów. POChP stanowi poważny problem zdrowotny na całym świecie, będąc jedną z głównych przyczyn śmiertelności i chorobowości wśród osób w średnim i starszym wieku. W obliczu rosnącej liczby zachorowań i kosztów leczenia, poszukiwanie skutecznych metod terapeutycznych jest niezwykle istotne.
- Czym jest Wentylacja Nieinwazyjna (NIV)?
- Dlaczego Wentylacja Nieinwazyjna jest Stosowana w POChP?
- Techniczne Aspekty Wentylacji Nieinwazyjnej
- Kroki Inicjacji Wentylacji Nieinwazyjnej
- Wentylacja Nieinwazyjna w Późniejszym Leczeniu POChP i Stabilnej POChP
- Podsumowanie i Wnioski
- Często Zadawane Pytania (FAQ)
Czym jest Wentylacja Nieinwazyjna (NIV)?
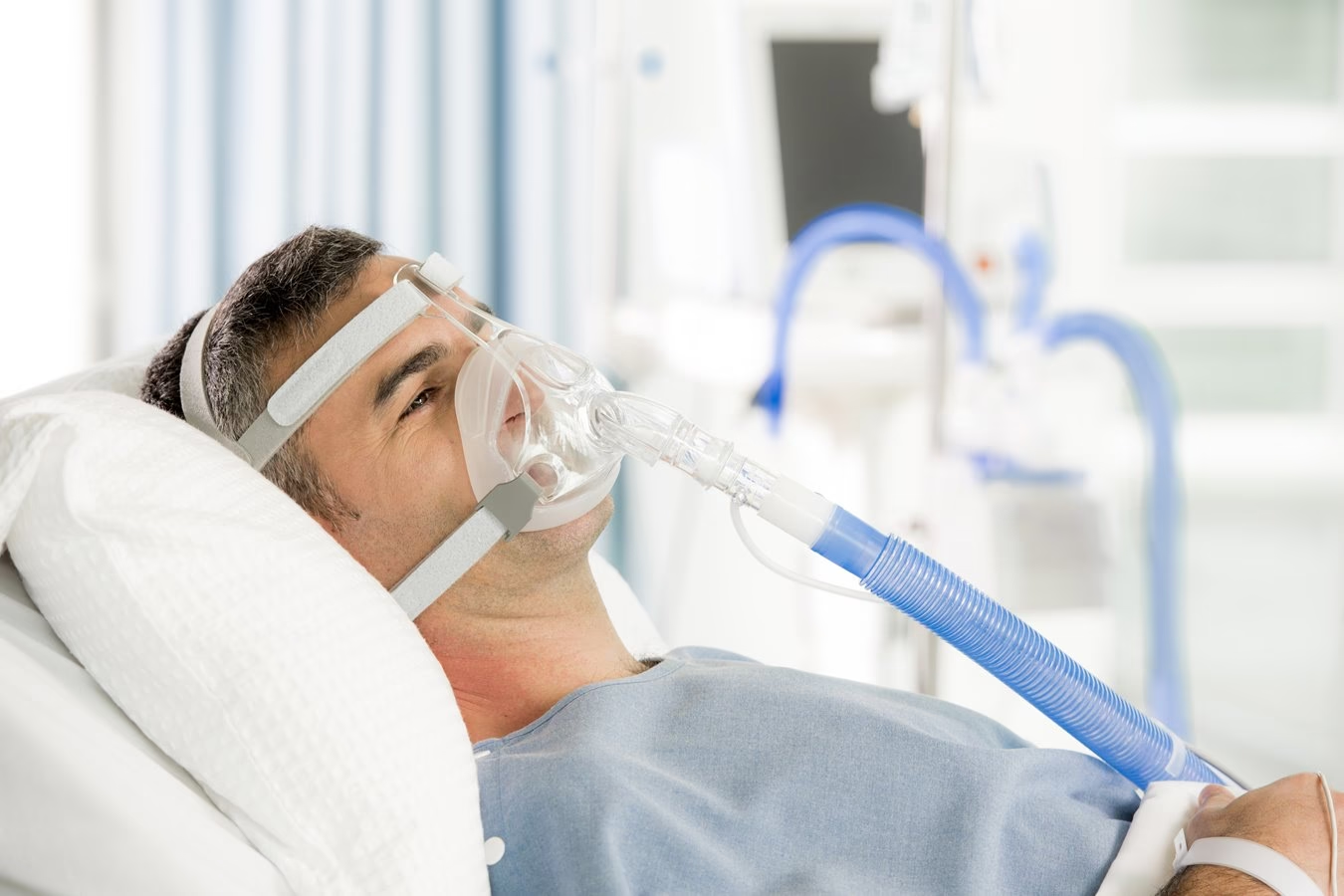
Wentylacja nieinwazyjna (NIV) to metoda wspomagania oddychania, która dostarcza powietrze do płuc pacjenta bez konieczności intubacji dotchawiczej, czyli wprowadzenia rurki intubacyjnej do tchawicy. Zamiast tego, stosuje się specjalne maski zakładane na twarz lub nos, które szczelnie przylegają i umożliwiają podawanie powietrza pod ciśnieniem. Jest to znacznie mniej inwazyjna metoda w porównaniu do tradycyjnej wentylacji mechanicznej, co przekłada się na mniejsze ryzyko powikłań i większy komfort dla pacjenta.
Dlaczego Wentylacja Nieinwazyjna jest Stosowana w POChP?
W kontekście POChP, wentylacja nieinwazyjna zyskała na znaczeniu przede wszystkim w leczeniu ostrych zaostrzeń POChP (AECOPD). Zaostrzenia te charakteryzują się nasileniem duszności, kaszlu i zwiększoną produkcją plwociny, co często prowadzi do niewydolności oddechowej. Tradycyjnie, w takich przypadkach, pacjenci wymagali intubacji i wentylacji mechanicznej na oddziale intensywnej terapii. Jednak intubacja wiąże się z szeregiem potencjalnych komplikacji, takich jak:
- Zwiększone ryzyko infekcji, w tym zapalenia płuc związanego z wentylacją mechaniczną (VAP).
- Uszkodzenie dróg oddechowych, w tym zwężenie tchawicy (stenoza).
- Trudności z odzwyczajaniem od respiratora i przedłużony pobyt w szpitalu.
NIV oferuje alternatywę dla intubacji, pozwalając na wspomaganie oddychania bez tych inwazyjnych procedur. Badania wykazały, że NIV może przynieść znaczące korzyści w leczeniu AECOPD, w tym:
- Zmniejszenie potrzeby intubacji i wentylacji mechanicznej.
- Poprawę parametrów gazometrycznych krwi, w tym obniżenie poziomu dwutlenku węgla (PaCO2) i podwyższenie poziomu tlenu (PaO2).
- Zmniejszenie duszności i poprawę komfortu pacjenta.
- Skrócenie czasu pobytu w szpitalu i na oddziale intensywnej terapii.
- Obniżenie śmiertelności w porównaniu do tradycyjnej terapii.
Techniczne Aspekty Wentylacji Nieinwazyjnej
Aparat do NIV jest stosunkowo niewielki, przenośny i łatwy w obsłudze. Dostępne tryby wentylacji są podobne do tych stosowanych w tradycyjnych respiratorach. W praktyce najczęściej stosuje się wentylację ciśnieniowo zmienną, w trybie BiPAP (Bi-level Positive Airway Pressure) lub CPAP (Continuous Positive Airway Pressure).
- CPAP: Utrzymuje stałe, dodatnie ciśnienie w drogach oddechowych przez cały cykl oddechowy. Pomaga w utrzymaniu otwartych pęcherzyków płucnych i poprawia wymianę gazową.
- BiPAP: Dostarcza dwa poziomy ciśnienia – wyższe ciśnienie w fazie wdechu (IPAP) i niższe w fazie wydechu (EPAP). IPAP wspomaga wdech, a EPAP zapobiega zapadaniu się dróg oddechowych na wydechu. BiPAP jest często preferowany w leczeniu AECOPD, ponieważ efektywniej wspomaga wentylację i usuwanie dwutlenku węgla.
Maska stanowi interfejs między aparatem a pacjentem. Może to być maska nosowa lub maska pełnotwarzowa, wykonana z silikonu i mocowana za pomocą pasków. Wybór maski zależy od komfortu pacjenta, tolerancji i preferencji personelu medycznego. Kluczowe jest, aby maska była odpowiednio dopasowana i szczelna, aby uniknąć przecieków powietrza. Przy stosowaniu maski nosowej konieczne jest, aby pacjent oddychał przez nos, a nie przez usta. W przypadku oddychania przez usta, preferowana jest maska pełnotwarzowa.
Kroki Inicjacji Wentylacji Nieinwazyjnej
Rozpoczęcie NIV wymaga odpowiedniego przygotowania i monitorowania pacjenta. Kluczowe kroki obejmują:
- Staranny dobór pacjenta i wykluczenie przeciwwskazań do NIV.
- Umieszczenie pacjenta na oddziale intensywnej terapii lub w miejscu z odpowiednim monitoringiem.
- Rejestracja parametrów wyjściowych, w tym klinicznych i gazometrii krwi tętniczej.
- Wyjaśnienie procedury pacjentowi i ułożenie go w pozycji półleżącej (45°).
- Dobór dobrze dopasowanej maski (preferowana pełnotwarzowa).
- Oswajanie pacjenta z maską.
- Ustawienie ciśnień (wdechowego i wydechowego).
- Podłączenie rur do maski.
- Przytrzymanie maski na miejscu i rozpoczęcie wentylacji.
- Po zapewnieniu komfortu i synchronizacji pacjenta, zamocowanie maski paskami.
- Ponowna ocena pacjenta i modyfikacja ustawień w razie potrzeby.
- Dodanie tlenu w razie potrzeby, aby utrzymać saturację powyżej 90%.
- Stopniowe zwiększanie ciśnień do uzyskania efektu terapeutycznego, unikając dyskomfortu pacjenta.
- Powtórna ocena kliniczna i gazometria po 1 godzinie.
Wentylacja Nieinwazyjna w Późniejszym Leczeniu POChP i Stabilnej POChP
NIV znajduje zastosowanie nie tylko w ostrych zaostrzeniach, ale również w późniejszym leczeniu POChP, w tym wspomaganiu odzwyczajania od respiratora po intubacji. U pacjentów z POChP często obserwuje się trudności z odzwyczajaniem od wentylacji mechanicznej i ryzyko ponownej intubacji. NIV może służyć jako pomost, wspierając pacjenta po ekstubacji do czasu, aż będzie w stanie samodzielnie oddychać. Wczesne zastosowanie NIV po ekstubacji może zmniejszyć ryzyko ponownej intubacji i poprawić rokowania.
Badana jest również rola nocnej wentylacji nieinwazyjnej u pacjentów z ciężką stabilną POChP. Chociaż dowody na korzyści w tym zakresie są mniej liczne niż w przypadku AECOPD, istnieją przesłanki wskazujące na pozytywny wpływ NIV na:
- Parametry fizjologiczne, w tym gazometrię krwi i hiperinflację płuc.
- Objawy subiektywne, takie jak duszność.
- Jakość życia związaną ze zdrowiem.
- Potencjalnie przeżycie długoterminowe, choć w tym aspekcie badania są nadal w toku.
Nocna NIV może być szczególnie korzystna u pacjentów z ciężką hiperkapnią (podwyższonym poziomem dwutlenku węgla we krwi), u których tradycyjna tlenoterapia długoterminowa (LTOT) nie jest wystarczająca.
Podsumowanie i Wnioski
Wentylacja nieinwazyjna zrewolucjonizowała leczenie AECOPD, stając się preferowaną metodą wspomagania oddychania we wczesnej fazie zaostrzenia. Jest to skuteczniejsza alternatywa dla standardowej terapii medycznej i powinna być rozważana u większości pacjentów, o ile nie istnieją przeciwwskazania. Należy unikać NIV u pacjentów w ciężkim stanie, niestabilnych hemodynamicznie i z zaburzeniami świadomości, którzy mogą wymagać inwazyjnej wentylacji mechanicznej.
Wczesne zastosowanie NIV jest kluczowe dla sukcesu terapii. Pacjenci powinni być monitorowani w początkowym okresie leczenia, ponieważ wczesna odpowiedź na NIV jest prognostykiem powodzenia. NIV jest również cennym narzędziem w procesie odzwyczajania od respiratora u pacjentów z AECOPD.
Nocna wentylacja nieinwazyjna u pacjentów z bardzo ciężką POChP może poprawić parametry gazometryczne krwi, duszność i jakość życia, a potencjalnie także przeżycie długoterminowe. Potrzebne są dalsze badania, aby w pełni potwierdzić korzyści z długoterminowej NIV, ale obecne dane wskazują na jej istotną rolę w kompleksowym leczeniu POChP.
Często Zadawane Pytania (FAQ)
P: Czy wentylacja nieinwazyjna jest bolesna?
O: Wentylacja nieinwazyjna zazwyczaj nie jest bolesna, choć początkowo pacjent może odczuwać dyskomfort związany z maską na twarzy i przepływem powietrza. Personel medyczny dokłada starań, aby zapewnić komfort i minimalizować ewentualny dyskomfort.
P: Jak długo trwa leczenie wentylacją nieinwazyjną?
O: Czas trwania leczenia NIV jest różny i zależy od stanu pacjenta i przyczyny zastosowania wentylacji. W przypadku ostrych zaostrzeń POChP, leczenie może trwać od kilku dni do kilku tygodni. Nocna wentylacja nieinwazyjna w stabilnej POChP może być stosowana długoterminowo, nawet przez wiele lat.
P: Czy mogę jeść i pić podczas wentylacji nieinwazyjnej?
O: Zwykle nie zaleca się jedzenia i picia podczas wentylacji nieinwazyjnej z maską pełnotwarzową, ponieważ może to zwiększać ryzyko zachłyśnięcia. W przypadku stosowania maski nosowej, spożywanie płynów może być możliwe, ale zawsze należy skonsultować się z personelem medycznym.
P: Jakie są przeciwwskazania do wentylacji nieinwazyjnej?
O: Przeciwwskazania do NIV obejmują między innymi: brak współpracy pacjenta, niestabilność hemodynamiczną, ciężkie zaburzenia świadomości, niedrożność górnych dróg oddechowych, oparzenia twarzy, urazy twarzy i ciężką chorobę refluksową przełyku.
P: Czy wentylacja nieinwazyjna jest dostępna w domu?
O: Tak, nocna wentylacja nieinwazyjna jest często stosowana w warunkach domowych u pacjentów z przewlekłą niewydolnością oddechową, w tym z ciężką stabilną POChP. Wymaga to odpowiedniego przeszkolenia pacjenta i rodziny oraz regularnej kontroli lekarskiej.
Jeśli chcesz poznać inne artykuły podobne do Wentylacja Nieinwazyjna w POChP: Klucz do Lepszego Oddychania, możesz odwiedzić kategorię HVAC.