28/11/2017
W obliczu globalnej pandemii COVID-19, terminy takie jak saturacja i ciśnienie parcjalne tlenu stały się powszechnie znane. Jednak dla wielu osób ich znaczenie i wpływ na zdrowie pozostają niejasne. Zrozumienie, co stanowi ciśnienie parcjalne tlenu we krwi oraz kiedy i dlaczego tlenoterapia staje się niezbędna, szczególnie w przebiegu infekcji wirusem SARS-CoV-2, jest kluczowe dla właściwej oceny ryzyka i podejmowania świadomych decyzji dotyczących zdrowia.
Co to jest ciśnienie parcjalne tlenu we krwi?
Ciśnienie parcjalne tlenu (PaO2) to miara ciśnienia wywieranego przez tlen rozpuszczony we krwi tętniczej. Mówiąc prościej, informuje nas o tym, ile tlenu jest dostępne we krwi, aby mogło zostać dostarczone do tkanek i narządów. Jest to fundamentalny wskaźnik efektywności wymiany gazowej w płucach i zdolności organizmu do zaopatrywania komórek w życiodajny tlen.
Ciśnienie parcjalne tlenu jest wyrażane w milimetrach słupa rtęci (mmHg) lub kilopaskalach (kPa). Prawidłowe wartości, mierzone na poziomie morza, oscylują w granicach 75–100 mmHg (10,5–13,5 kPa). Wartość ta może się nieznacznie różnić w zależności od wieku i stanu zdrowia, jednak utrzymanie jej w normie jest niezbędne dla prawidłowego funkcjonowania organizmu.
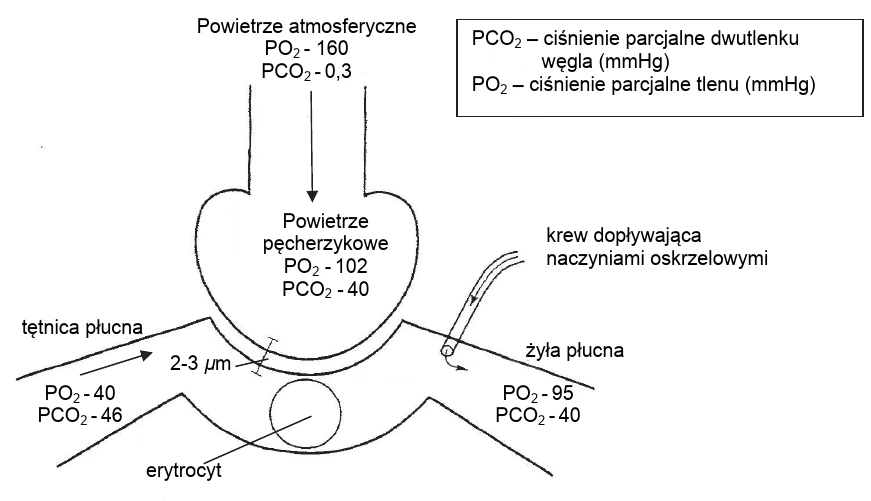
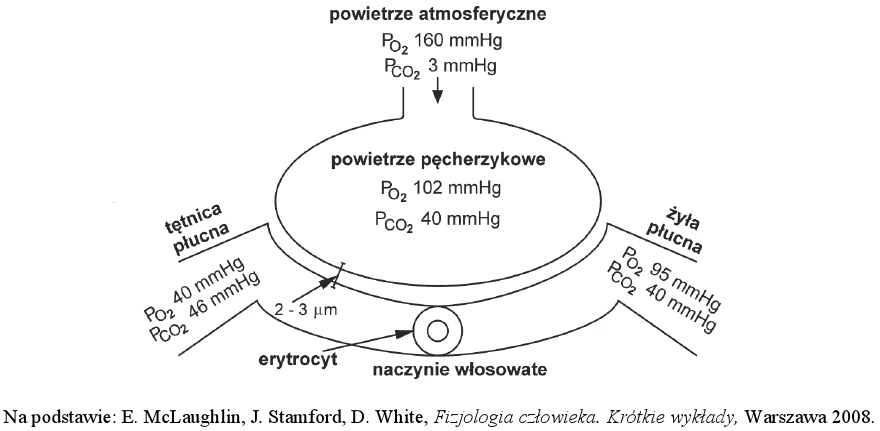
Wartości ciśnień parcjalnych tlenu i dwutlenku węgla w powietrzu, krwi i tkankach człowieka prezentuje poniższa tabela:
| Składnik gazu oddechowego | Ciśnienie parcjalne gazów oddechowych [mm Hg] | ||||
|---|---|---|---|---|---|
| powietrze atmosferyczne | pęcherzyki płucne | krew tętnicza | krew żylna | komórki ciała | |
| Tlen | 159,6 | 100 | 95 | 40 | 30 |
| Dwutlenek węgla | 0,33 | 40 | 40 | 46 | 46 |
COVID-19 a niedotlenienie: kiedy należy się niepokoić?
Infekcja wirusem SARS-CoV-2, wywołującym COVID-19, w wielu przypadkach rozpoczyna się objawami przypominającymi grypę: osłabienie, bóle mięśni, gorączka, kaszel, a czasem także ból gardła i katar. Te symptomy zwykle trwają około tygodnia. U większości pacjentów po tym czasie następuje poprawa. Jednak u części osób, szczególnie tych z grupy ryzyka (osoby starsze, otyłe, z chorobami przewlekłymi jak cukrzyca czy nadciśnienie), może rozwinąć się wirusowe zapalenie płuc.
Zapalenie płuc w przebiegu COVID-19 może prowadzić do poważnych zaburzeń wymiany gazowej, skutkujących niedotlenieniem organizmu. Wirus atakuje pęcherzyki płucne, powodując stan zapalny i utrudniając przenikanie tlenu z powietrza do krwi. W efekcie, ciśnienie parcjalne tlenu we krwi spada, a organizm nie otrzymuje wystarczającej ilości tlenu do prawidłowego funkcjonowania.
Monitorowanie saturacji krwi tętniczej za pomocą pulsoksymetru jest prostym i skutecznym sposobem na wczesne wykrycie niedotlenienia w warunkach domowych. Pulsoksymetr, zakładany na palec, mierzy procent hemoglobiny wysyconej tlenem (SpO2). Prawidłowa saturacja wynosi 97–98%. Jeśli saturacja spada poniżej 93%, może to wskazywać na poważne problemy z oddychaniem i konieczność pilnej konsultacji lekarskiej.
Ciśnienie parcjalne tlenu we krwi (PaO2), które w normie wynosi 80-100 mmHg, również odgrywa kluczową rolę. Spadek PaO2 poniżej 60 mmHg jest sygnałem alarmowym, wskazującym na poważne niedotlenienie i gwałtowny spadek ilości hemoglobiny nasyconej tlenem. W takim przypadku pacjent wymaga natychmiastowej interwencji medycznej.
Kiedy tlenoterapia staje się konieczna?
Tlenoterapia jest leczeniem polegającym na dostarczaniu pacjentowi powietrza o zwiększonej zawartości tlenu w celu poprawy utlenowania krwi i tkanek. Staje się niezbędna, gdy organizm nie jest w stanie samodzielnie utrzymać prawidłowego poziomu tlenu we krwi, co ma miejsce w przypadku niedotlenienia spowodowanego COVID-19 lub innymi schorzeniami układu oddechowego.
W kontekście COVID-19, tlenoterapia jest wskazana, gdy saturacja spada poniżej 93%, a ciśnienie parcjalne tlenu we krwi obniża się poniżej normy. Im większe zmiany zapalne w płucach, tym mniejsza saturacja i niższe PaO2, co odzwierciedla upośledzoną zdolność płuc do pobierania tlenu. W skrajnych przypadkach, przy znacznym zajęciu płuc, niedotlenienie może stanowić bezpośrednie zagrożenie życia.
Lekarze w szpitalach dysponują różnymi metodami tlenoterapii, dostosowanymi do stopnia niedotlenienia i stanu pacjenta:
- Kaniule donosowe (wąsy tlenowe): To najprostsza metoda, dostarczająca tlen z przepływem 1-6 litrów na minutę. Stosowana przy łagodniejszym niedotlenieniu.
- Maski tlenowe: Umożliwiają podawanie tlenu z przepływem 5-15 litrów na minutę, co pozwala uzyskać stężenie tlenu we wdychanym powietrzu 40-60%. Stosowane, gdy kaniule donosowe są niewystarczające.
- Maski z rezerwuarem: Wyposażone w worek magazynujący tlen, umożliwiają podawanie ponad 15 litrów tlenu na minutę i osiągnięcie stężenia tlenu 70-90%. Stosowane przy cięższym niedotlenieniu.
- Wysokoprzepływowa tlenoterapia donosowa: Nowoczesna metoda, polegająca na podawaniu mieszaniny tlenu i powietrza z dużym przepływem (20-60 litrów na minutę lub więcej). Gazy są ocieplane i nawilżane, co zwiększa komfort pacjenta. Wysoki przepływ i dodatnie ciśnienie w drogach oddechowych poprawiają rekrutację pęcherzyków płucnych i utlenowanie krwi.
Warto podkreślić, że tlenoterapia domowa za pomocą koncentratora tlenu, choć dostępna, ma ograniczone możliwości. Koncentratory tlenu zazwyczaj dostarczają maksymalnie 5 litrów tlenu na minutę, co może być niewystarczające przy poważniejszym zajęciu płuc. Dlatego, jeśli saturacja spada poniżej 93%, nie należy polegać wyłącznie na tlenoterapii domowej i konieczne jest zgłoszenie się do szpitala.
Wentylacja mechaniczna: gdy tlenoterapia nie wystarcza
W najcięższych przypadkach COVID-19, gdy nawet intensywna tlenoterapia nie przynosi poprawy i pacjent wciąż zmaga się z poważnym niedotlenieniem, konieczna może stać się wentylacja mechaniczna. Jest to inwazyjna metoda wspomagania oddychania, polegająca na podłączeniu pacjenta do respiratora, który przejmuje funkcję oddychania za chorego.
Wentylacja mechaniczna stosowana jest, gdy:
- Wysokoprzepływowa tlenoterapia donosowa nie jest skuteczna.
- Pacjent wykazuje oznaki skrajnej niewydolności oddechowej.
- Zagrożone jest życie pacjenta z powodu niedotlenienia.
Podłączenie do respiratora wymaga wprowadzenia pacjenta w śpiączkę farmakologiczną i intubacji, czyli wprowadzenia rurki intubacyjnej do tchawicy. Respirator wtłacza powietrze do płuc pacjenta, zapewniając wymianę gazową i ratując życie. Niestety, nawet przy wentylacji mechanicznej, rokowania w najcięższych przypadkach COVID-19 pozostają poważne, a odsetek pacjentów, których udaje się uratować, wynosi około 20%.
Pozycja na brzuchu: prosta metoda wspomagająca leczenie
Istotnym elementem wspomagającym leczenie pacjentów z COVID-19 i ciężkim niedotlenieniem jest pozycja na brzuchu. Badania wykazały, że ułożenie pacjenta na brzuchu, przez co najmniej 16 godzin na dobę, może znacząco poprawić rokowania, szczególnie u osób z zaawansowanym zapaleniem płuc. Pozycja pronacyjna wspomaga rekrutację pęcherzyków płucnych i poprawia wymianę gazową, co przekłada się na lepsze utlenowanie krwi i mniejsze ryzyko konieczności intubacji.
Pozycja na brzuchu jest stosowana zarówno u pacjentów przytomnych, korzystających z wysokoprzepływowej tlenoterapii, jak i u pacjentów poddawanych wentylacji mechanicznej. Jest to prosta, ale skuteczna metoda wspomagająca leczenie, zalecana przez specjalistów.
Najczęściej zadawane pytania (FAQ)
- Jaka jest prawidłowa saturacja krwi?
- Prawidłowa saturacja krwi tętniczej (SpO2) wynosi zazwyczaj 97–98%. Wartości poniżej 93% mogą wskazywać na niedotlenienie.
- Jakie jest prawidłowe ciśnienie parcjalne tlenu we krwi?
- Prawidłowe ciśnienie parcjalne tlenu we krwi tętniczej (PaO2) wynosi 80–100 mmHg. Wartości poniżej 60 mmHg wskazują na poważne niedotlenienie.
- Kiedy należy zgłosić się do szpitala w przypadku COVID-19?
- Należy niezwłocznie zgłosić się do szpitala, jeśli saturacja krwi spadnie poniżej 93%, wystąpi duszność, silny kaszel, sinica, splątanie lub inne niepokojące objawy.
- Czy tlenoterapia domowa jest wystarczająca w przypadku COVID-19?
- Tlenoterapia domowa może być pomocna w łagodniejszych przypadkach, ale koncentratory tlenu mają ograniczoną wydajność. Przy spadku saturacji poniżej 93% konieczna jest hospitalizacja i profesjonalna tlenoterapia szpitalna.
- Czy pozycja na brzuchu pomaga w COVID-19?
- Tak, pozycja na brzuchu (pozycja pronacyjna) może poprawić utlenowanie krwi i wspomóc leczenie pacjentów z COVID-19, szczególnie z zapaleniem płuc.
Podsumowanie
Zrozumienie ciśnienia parcjalnego tlenu we krwi i jego znaczenia dla zdrowia, zwłaszcza w kontekście COVID-19, jest niezwykle ważne. Monitorowanie saturacji i świadomość objawów niedotlenienia pozwala na wczesne wykrycie problemu i podjęcie odpowiednich działań. Tlenoterapia, a w cięższych przypadkach wentylacja mechaniczna, są kluczowymi elementami leczenia niewydolności oddechowej w przebiegu COVID-19. Pamiętajmy, że w przypadku pogorszenia samopoczucia i spadku saturacji, nie należy zwlekać z konsultacją lekarską. Wczesna interwencja i odpowiednie leczenie mogą uratować życie.
Jeśli chcesz poznać inne artykuły podobne do Ciśnienie parcjalne tlenu we krwi a tlenoterapia w COVID-19, możesz odwiedzić kategorię HVAC.