18/09/2019
Kapnografia to nieocenione narzędzie dla personelu medycznego, oferujące wgląd w czasie rzeczywistym w stan wentylacyjny pacjenta. Poprzez pomiar końcowo-wydechowego stężenia dwutlenku węgla (ETCO2) i wyświetlanie krzywej kapnograficznej, pomaga potwierdzić prawidłowe umieszczenie rurki intubacyjnej, ocenić jakość wentylacji i monitorować krążenie. Zrozumienie interpretacji kapnografii falowej i wartości ETCO2 jest kluczowe dla podejmowania szybkich i świadomych decyzji klinicznych w warunkach przedszpitalnych i szpitalnych.
- Czym jest kapnografia?
- Co reprezentuje krzywa kapnograficzna?
- Co mierzy kapnografia?
- Pięć kluczowych faktów o kapnografii falowej
- Kapnografia dostarcza danych o wentylacji oddech po oddechu
- ETCO2 dostarcza wskazówek dotyczących wysiłku oddechowego
- Kapnografia pomaga zdiagnozować przyczynę niewydolności oddechowej
- Kapnografia zapewnia informacje zwrotne w czasie rzeczywistym o skuteczności leczenia
- Kapnografia wykrywa również wstrząs
- Czy ETCO2 mierzy perfuzję?
- Co oznacza wysokie stężenie ETCO2?
- Co powoduje podwyższony poziom ETCO2 podczas wentylacji jednego płuca (OLV)?
- Często zadawane pytania (FAQ)
- Podsumowanie
Czym jest kapnografia?
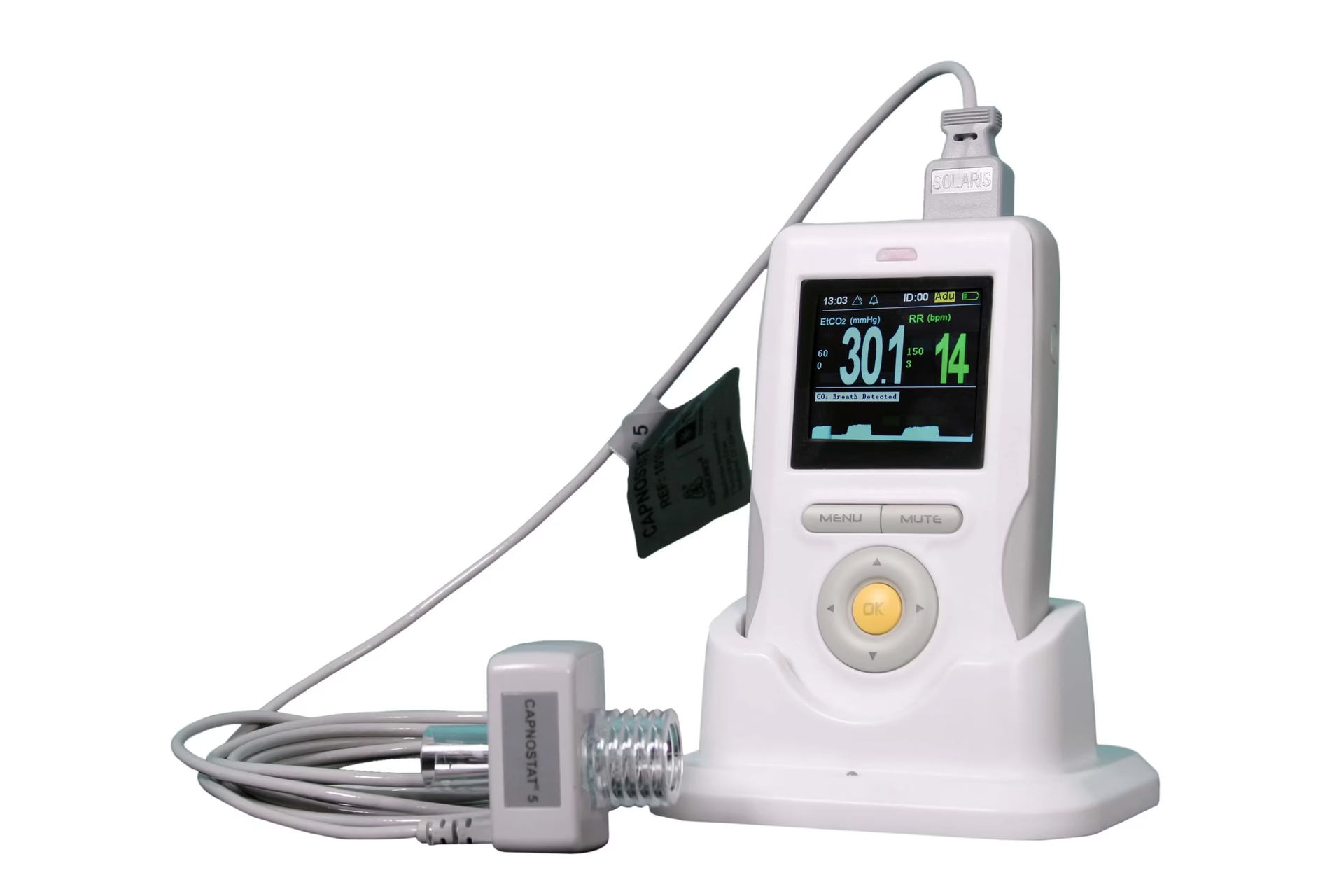
Kapnografia to monitorowanie stężenia dwutlenku węgla (CO2) w wydychanym powietrzu, dostarczające informacji w czasie rzeczywistym o stanie wentylacyjnym pacjenta. Jest powszechnie stosowana w medycynie ratunkowej, na oddziałach intensywnej terapii i w anestezjologii do oceny stanu układu oddechowego i podejmowania decyzji dotyczących leczenia. Umożliwia ona ciągłe i nieinwazyjne monitorowanie wentylacji, perfuzji i metabolizmu komórkowego.
Co reprezentuje krzywa kapnograficzna?
Krzywa kapnograficzna graficznie przedstawia poziomy CO2 podczas cyklu oddechowego. Typowa krzywa składa się z czterech faz:
- Faza I (Linia podstawowa wdechu): Odzwierciedla wdech, podczas którego poziomy CO2 są minimalne.
- Faza II (Gwałtowny wzrost wydechu): Wskazuje przejście od powietrza przestrzeni martwej do powietrza pęcherzykowego, powodując gwałtowny wzrost poziomów CO2.
- Faza III (Plateau pęcherzykowe): Reprezentuje wydech gazu pęcherzykowego bogatego w CO2, tworząc plateau. Jest to faza, w której mierzone jest ETCO2.
- Faza IV (Gwałtowny spadek wdechu): Oznacza początek wdechu, prowadząc do szybkiego spadku poziomów CO2.
Ta krzywa dostarcza wglądu w efektywność wentylacji i może pomóc w wykryciu nieprawidłowości, takich jak niedrożność dróg oddechowych lub zaburzenia stosunku wentylacji do perfuzji. Kształt krzywej, jej wysokość i kąty nachylenia, dostarczają cennych wskazówek klinicznych.
Co mierzy kapnografia?
Kapnografia mierzy ciśnienie parcjalne lub stężenie CO2 w wydychanym powietrzu, w szczególności końcowo-wydechowe CO2 (ETCO2), które jest poziomem CO2 na końcu wydechu. Normalne wartości ETCO2 wahają się od 35 do 45 mmHg (lub 4,7-6,0 kPa). Monitorowanie ETCO2 oferuje cenne informacje o stanie wentylacyjnym pacjenta, perfuzji i aktywności metabolicznej, pomagając w ocenie:
- Niewydolności oddechowej: Zarówno w sytuacjach nagłych, jak i w monitorowaniu przewlekłych chorób układu oddechowego.
- Efektywności uciśnięć klatki piersiowej podczas RKO: ETCO2 może być wskaźnikiem jakości resuscytacji.
- Weryfikacji prawidłowego umieszczenia rurki dotchawiczej: Potwierdzenie wentylacji płuc po intubacji.
- Monitorowania sedacji: Pomoc w uniknięciu nadmiernej depresji oddechowej.
Pięć kluczowych faktów o kapnografii falowej
Kapnografia dostarcza danych o wentylacji oddech po oddechu
Kapnografia falowa reprezentuje ilość dwutlenku węgla (CO2) w wydychanym powietrzu, co ocenia wentylację. Składa się z wartości liczbowej i wykresu. Wartość liczbowa to kapnometria, czyli ciśnienie parcjalne CO2 wykryte na końcu wydechu. Jest to końcowo-wydechowe CO2 (ETCO2), które normalnie wynosi 35-45 mm Hg. Kapnograf to krzywa, która pokazuje, ile CO2 jest obecne w każdej fazie cyklu oddechowego i normalnie ma kształt prostokątny. Kapnografia mierzy i wyświetla również częstość oddechów. Zmiany w częstości oddechów i objętości oddechowej są natychmiast wyświetlane jako zmiany w krzywej i ETCO2.
Do pomiaru kapnografii można użyć dwóch rodzajów czujników. U pacjentów oddychających samodzielnie można zastosować wąsy donosowe, które wychwytują wydychane powietrze. Te wąsy mogą być również używane do podawania niewielkiej ilości tlenu lub umieszczane pod maską bezpowrotną lub maską CPAP. U pacjentów wymagających wspomaganej wentylacji można podłączyć inny adapter do worka samorozprężalnego i zaawansowanego urządzenia do udrażniania dróg oddechowych.
Kapnografia ocenia wentylację, która różni się od oksygenacji. Wentylacja to ruch powietrza do i z płuc, natomiast oksygenacja to ilość tlenu wdychanego przez płuca, która dociera do krwiobiegu. Pulsoksymetria ocenia oksygenację, mierząc, jaka część każdej czerwonej krwinki jest związana z tlenem. Jest wyrażana jako procent, czyli SpO2. Normalne SpO2 wynosi 92-96%.
ETCO2 dostarcza wskazówek dotyczących wysiłku oddechowego
U osób ze zdrowymi płucami mózg reaguje na zmiany poziomu CO2 we krwi, aby kontrolować wentylację. Oceniamy to, obserwując ruchy klatki piersiowej, oceniając wysiłek oddechowy, licząc częstość oddechów i osłuchując szmery oddechowe. ETCO2 dodaje obiektywny pomiar do tych obserwacji. Częstość oddechów pacjenta powinna wzrastać, gdy CO2 rośnie, i maleć, gdy CO2 spada.
Kapnografia falowa jest przydatnym narzędziem do identyfikacji, kiedy pacjenci ze zmienionym stanem psychicznym potrzebują wspomaganej wentylacji za pomocą worka samorozprężalnego. Kiedy mózg nie reaguje odpowiednio na zmiany CO2, na przykład w wyniku przedawkowania, urazu głowy lub napadu drgawkowego, nadmiar CO2 gromadzi się w płucach, chociaż odczyt ETCO2 może być niski lub wysoki. Niektóre przyczyny niewydolności oddechowej objawiają się odpowiednią objętością oddechową, ale wolną częstością oddechów, i w takich przypadkach ETCO2 byłoby wysokie (powyżej 45 mm Hg) i nadal rosło, jeśli nie zostanie to rozwiązane. Inne przyczyny niewydolności oddechowej objawiają się nieadekwatną częstością i głębokością oddechów, a ponieważ niewiele wydychanego powietrza dotarłoby do czujnika w obwodzie kapnograficznym, odczyt ETCO2 byłby niski. Po wspomaganiu wentylacji za pomocą worka samorozprężalnego ETCO2 gwałtownie wzrośnie, aż nadmiar CO2 zostanie wypłukany z płuc.
Chociaż wzrost CO2 powinien stymulować kogoś do oddychania, nie powinien być potrzebny wysiłek, aby go wydychać. Pacjenci z astmą, POChP, CHF i zapaleniem płuc często muszą się wysilać, aby wydychać powietrze z użyciem mięśni pomocniczych. Ważne jest, aby zrozumieć, że pacjenci w niewydolności oddechowej mogą wdychać wystarczająco dużo tlenu i mieć normalny odczyt pulsoksymetru, ale nadal walczyć o wydychanie powietrza i przejść do niewydolności oddechowej z powodu zmęczenia. W tej grupie pacjentów oznacza to, że ich wysiłek nie jest skuteczny w eliminowaniu CO2 (hiperkapnia), a ETCO2 może wzrosnąć lub spaść w zależności od objętości oddechowej.
Kapnografia pomaga zdiagnozować przyczynę niewydolności oddechowej
Prawidłowe zdiagnozowanie przyczyny niewydolności oddechowej może być trudne, a leczenie niewłaściwego stanu może spowodować szkody. Szereg stanów może powodować osłabienie szmerów oddechowych, świsty mogą być słyszalne zarówno w przypadku astmy, jak i obrzęku płuc, a trzeszczenia mogą być słyszalne w przypadku obrzęku płuc i zapalenia płuc. Dodanie kapnografii falowej do wywiadu i wyników badania fizykalnego może pomóc w podejmowaniu decyzji dotyczących leczenia.
Krzywa kapnograficzna reprezentuje ruch powietrza w płucach, podobnie jak zespoły QRS w EKG reprezentują przewodnictwo elektryczne przez serce. Krzywa zaczyna się na początku wydechu i wyczuwa powietrze z przestrzeni martwej w górnych drogach oddechowych i oskrzelach. Zwykle w przestrzeni martwej nie ma CO2, a wykres powinien znajdować się na linii podstawowej. Gwałtowny skok jest normalnie widoczny, gdy wydychane powietrze z pęcherzyków płucnych dociera do czujnika, a plateau, gdy całe wykryte wydychane powietrze pochodzi z pęcherzyków płucnych. Ostry skok w dół jest następnie widoczny podczas wdechu. Wysokość krzywej zależy od ilości wykrytego CO2, a długość krzywej zależy od czasu wydechu.

Kapnometria to metoda oceny stężenia dwutlenku węgla (ETCO2) w powietrzu w rurce intubacyjnej. Jest bezpośrednio związana ze stężeniem dwutlenku węgla we krwi oraz przepływem krwi przez naczynia płucne. Norma u zdrowego człowieka to 35-45 mmHg. W przypadkach skurczu oskrzeli powietrze jest uwięzione w pęcherzykach płucnych i uwalniane niespójnie. Tworzy to krzywiznę we wstępnym skoku i plateau, czyli wygląd „płetwy rekina”. Im gorszy skurcz oskrzeli, tym bardziej wyraźna krzywizna na krzywej. Jeśli krzywa jest pionowa i „wyraźna”, nie ma skurczu oskrzeli, a niewydolność oddechowa musi być spowodowana inną przyczyną.
Zwiększony wysiłek oddechowy z powodu obrzęku płuc może prowadzić do zmęczenia i niewydolności oddechowej. Spowodowałoby to wzrost ETCO2, ale krzywa pozostanie pionowa. Hiperwentylacja powoduje nadmierne wydychanie CO2, co objawiłoby się wyraźną krzywą i niskim ETCO2, czyli hipokapnią. Przyczyny hiperwentylacji obejmują kwasicę ketonową cukrzycową, zatorowość płucną i lęk.
Kapnografia zapewnia informacje zwrotne w czasie rzeczywistym o skuteczności leczenia
Wyobraźmy sobie pacjenta ze świstami, u którego częstość oddechów i wysiłek oddechowy zmniejszają się po otrzymaniu albuterolu. Jeśli ich krzywa kapnograficzna w kształcie płetwy rekina zmienia się na pionową po otrzymaniu albuterolu, a ETCO2 zbliża się do 35 - 45 mm Hg, oznacza to, że pacjent dobrze reaguje na leczenie. Jeśli krzywa w kształcie płetwy rekina staje się bardziej wyraźna, a ETCO2 oddala się od normy, pacjent przechodzi w niewydolność oddechową. Plany leczenia można szybko dostosować, gdy kapnografia jest używana do monitorowania trendów.
Podczas wentylacji dodatnim ciśnieniem za pomocą worka samorozprężalnego może być trudno śledzić, jak często worek jest ściskany i ile powietrza dociera do płuc. Gdy kapnografia jest używana do wspomagania wentylacji pacjentów z pulsem, krzywa będzie widoczna po każdym ściśnięciu, gdy powietrze dotrze do płuc. Wentylacja nie jest skuteczna, jeśli nie ma krzywej i potrzebne jest rozwiązanie problemów. Należy rozważyć zmianę pozycji głowy, odessanie jamy ustnej, umieszczenie rurki ustno-gardłowej, poproszenie drugiej osoby o przytrzymanie maski i ponowną ocenę.
Kapnografia może również pomóc w określeniu, jak szybko wentylować pacjenta. Szkody są związane z hipo- i hiperoksemią, a także hipo- i hiperwentylacją. Oksygenację należy miareczkować, aby osiągnąć SpO2 92%, a wentylację należy miareczkować, aby osiągnąć ETCO2 między 35 a 45 mm Hg.
Kapnografia jest najbardziej wiarygodną metodą potwierdzenia prawidłowego umieszczenia zaawansowanych dróg oddechowych i zapewnia udokumentowany dowód. Jeśli rurka dotchawicza znajduje się poza tchawicą lub jeśli powietrze z urządzenia nadgłośniowego nie jest kierowane do otworu głośni, nie pojawi się krzywa ani odczyt końcowo-wydechowy. Jeśli prawidłowo umieszczone urządzenie do udrażniania dróg oddechowych zostanie przemieszczone, krzywa kapnograficzna natychmiast zniknie.
Kapnografia wykrywa również wstrząs
Kapnografia ma komponent wentylacyjny i krążeniowy. Komórki wykorzystują tlen i glukozę do wytwarzania energii i uwalniają CO2 do krwiobiegu, aby był przenoszony do płuc. Ilość wydychanego CO2 zależy od adekwatności krążenia w płucach, co dostarcza wskazówek dotyczących krążenia w reszcie ciała. Niskie ETCO2 z innymi oznakami wstrząsu wskazuje na słabą perfuzję ogólnoustrojową, która może być spowodowana hipowolemią, sepsą lub zaburzeniami rytmu serca.
Zatrzymanie akcji serca jest ostatecznym stanem wstrząsu; nie ma krążenia ani metabolizmu i nie ma produkcji CO2, chyba że wykonywane są skuteczne uciśnięcia klatki piersiowej. Kapnografia dostarcza informacji zwrotnych na temat jakości uciśnięć i kiedy potrzebna jest zmiana osoby uciskającej. ETCO2 poniżej 10 mm Hg wskazuje, że uciśnięcia nie są wystarczająco szybkie lub głębokie. Jeśli krążenie zostanie przywrócone, skok ETCO2 często pojawia się przed wykryciem pulsu. Czasami trudno jest określić, czy pacjent ma puls, ale krążenie musi być obecne, jeśli wentylacja wytwarza krzywą bez uciśnięć.
Czy ETCO2 mierzy perfuzję?
Tak, ETCO2 pośrednio mierzy perfuzję. Jak wspomniano, ETCO2 odzwierciedla produkcję CO2 na poziomie komórkowym, transport CO2 przez układ krążenia do płuc i jego eliminację przez wentylację. W warunkach dobrej perfuzji, CO2 produkowany przez komórki jest skutecznie transportowany do płuc i wydalany, co skutkuje normalnym zakresem ETCO2 (35-45 mmHg). Jednak w stanach słabej perfuzji, takich jak wstrząs, zatrzymanie krążenia lub ciężka hipowolemia, przepływ krwi do płuc jest zmniejszony. Powoduje to:
- Zmniejszony transport CO2 do płuc: Mniej CO2 dociera do płuc do wydalenia.
- Obniżenie ETCO2: Pomimo potencjalnie prawidłowej wentylacji, poziom ETCO2 spada, ponieważ mniej CO2 jest dostarczane do czujnika.
Dlatego niskie lub spadające ETCO2 w połączeniu z innymi objawami klinicznymi wstrząsu (np. hipotensja, tachykardia, bladość skóry) jest silnym wskaźnikiem niewystarczającej perfuzji ogólnoustrojowej. W kontekście resuscytacji krążeniowo-oddechowej, ETCO2 jest użyteczne do monitorowania jakości uciśnięć klatki piersiowej i wczesnego wykrywania powrotu spontanicznego krążenia (ROSC).
Co oznacza wysokie stężenie ETCO2?
Wysokie stężenie ETCO2 (hiperkapnia), czyli powyżej 45 mmHg, zazwyczaj wskazuje na niewystarczającą wentylację w stosunku do produkcji CO2. Może to być spowodowane różnymi czynnikami, w tym:
- Hipowentylacja: Zbyt płytkie lub zbyt rzadkie oddechy, uniemożliwiające skuteczne usuwanie CO2. Może to wynikać z depresji ośrodka oddechowego (np. po lekach), chorób nerwowo-mięśniowych, otyłości, lub mechanicznych przeszkód w oddychaniu.
- Zwiększona produkcja CO2: Rzadziej, ale możliwe w stanach hipermetabolicznych, takich jak gorączka, drgawki, lub hipertermia złośliwa.
- Rebreathing CO2: Ponowne wdychanie wydychanego powietrza, np. z powodu wadliwego systemu wentylacyjnego lub wyczerpania pochłaniacza CO2 w układzie anestezjologicznym.
- Wyciek CO2 z pola operacyjnego: W specyficznych sytuacjach chirurgicznych, jak opisano w artykule, wyciek CO2 używanego do insuflacji jamy ciała do dróg oddechowych może sztucznie zawyżać ETCO2.
Co powoduje podwyższony poziom ETCO2 podczas wentylacji jednego płuca (OLV)?
Podwyższony poziom ETCO2 podczas wentylacji jednego płuca (OLV) jest stosunkowo częstym problemem w anestezjologii torakochirurgicznej. Może mieć wiele potencjalnych przyczyn, w tym:
- Niedostateczna wentylacja płuc wentylowanych: Niewystarczająca objętość oddechowa lub zbyt niska częstość oddechów na płucu wentylowanym.
- Dynamiczne rozdęcie płuc: Szczególnie u pacjentów z POChP, może prowadzić do uwięzienia powietrza i wzrostu CO2.
- Zaburzenia stosunku wentylacji do perfuzji: OLV samo w sobie zaburza ten stosunek, a dodatkowe czynniki, takie jak zatorowość płucna, mogą go pogorszyć.
- Wyciek CO2 z pola operacyjnego (Kapnotorak): Jak opisano w studium przypadku, CO2 używany do insuflacji klatki piersiowej w chirurgii robotycznej może wyciekać do dróg oddechowych przez otwarte oskrzele, sztucznie podnosząc ETCO2.
- Malfunction sprzętu anestezjologicznego: Rzadziej, ale należy wykluczyć usterki aparatu do znieczulenia, np. wadliwy zawór wydechowy lub wyczerpany pochłaniacz CO2.
W przypadku nagłego wzrostu ETCO2 podczas OLV, kluczowe jest systematyczne podejście diagnostyczne:
- Ocena pacjenta: Sprawdzenie parametrów życiowych, temperatury, wykluczenie hipertermii złośliwej.
- Ocena wentylacji: Sprawdzenie objętości oddechowej, ciśnień w drogach oddechowych, krzywej kapnograficznej (czy jest faza wdechowa bez CO2?).
- Wykluczenie usterek sprzętu anestezjologicznego: Sprawdzenie aparatu do znieczulenia, pochłaniacza CO2, obwodu oddechowego.
- Konsultacja z chirurgiem: Rozważenie możliwości wycieku CO2 z pola operacyjnego, szczególnie w chirurgii robotycznej z insuflacją CO2.
Poniższa tabela podsumowuje przyczyny i strategie postępowania w przypadku hiperkapnii podczas wentylacji jednego płuca:
| Gradient PaCO2-ETCO2 | Przyczyny | Postępowanie |
|---|---|---|
| Normalny | Hipowentylacja (zaburzenia ośrodkowe, miastenia gravis, centralny bezdech senny, toksyczność leków, ekspozycja na egzogenny CO2 podczas insuflacji) | Permisywna hiperkapnia jest akceptowalna, chyba że pacjent ma przeciwwskazania (np. nadciśnienie wewnątrzczaszkowe, zaburzenia napadowe, nadciśnienie płucne i dysfunkcja prawej komory); zwiększenie wentylacji minutowej w celu zwiększenia eliminacji CO2 |
| Zwiększony | Zatorowość płucna, wstrząs hipowolemiczny, wysokie PEEP, obrzęk płuc, POChP | Zoptymalizować wentylację i leczenie przyczynowe; w zależności od sytuacji klinicznej, zwiększenie wentylacji minutowej może być konieczne, ale należy zachować ostrożność, aby nie spowodować barotraumy. |
Często zadawane pytania (FAQ)
- Czy kapnografia jest lepsza niż pulsoksymetria?
- Kapnografia i pulsoksymetria mierzą różne aspekty układu oddechowego i są komplementarne. Pulsoksymetria mierzy oksygenację (SpO2), czyli poziom nasycenia krwi tlenem, natomiast kapnografia mierzy wentylację (ETCO2), czyli poziom dwutlenku węgla w wydychanym powietrzu. Kapnografia może wykryć problemy z wentylacją wcześniej niż pulsoksymetria spadki SpO2, dlatego jest uważana za bardziej czuły wskaźnik problemów oddechowych.
- Czy niskie ETCO2 zawsze oznacza złą perfuzję?
- Niskie ETCO2 często wiąże się ze słabą perfuzją, ale może mieć również inne przyczyny, takie jak hiperwentylacja (nadmierne usuwanie CO2). Interpretacja niskiego ETCO2 zawsze powinna uwzględniać kontekst kliniczny i inne parametry pacjenta.
- Jak interpretować krzywą kapnograficzną w kształcie „płetwy rekina”?
- Krzywa kapnograficzna w kształcie „płetwy rekina” jest charakterystyczna dla skurczu oskrzeli, np. w astmie lub POChP. Wskazuje na opór w drogach oddechowych i utrudniony wydech CO2 z pęcherzyków płucnych.
- Czy kapnografia jest przydatna tylko w szpitalu?
- Nie, kapnografia jest niezwykle przydatna również w warunkach przedszpitalnych, np. w zespołach ratownictwa medycznego. Pomaga w ocenie stanu pacjentów w nagłych przypadkach, monitorowaniu wentylacji podczas transportu i weryfikacji prawidłowego umieszczenia rurki intubacyjnej.
- Czy ETCO2 może być używane do monitorowania bólu?
- ETCO2 nie jest bezpośrednim wskaźnikiem bólu. Jednak w pewnych sytuacjach, np. podczas sedacji, zmiany w ETCO2 mogą pośrednio odzwierciedlać reakcję pacjenta na ból lub dyskomfort, poprzez wpływ na wentylację.
Podsumowanie
Kapnografia i pomiar ETCO2 stanowią niezbędne narzędzie w nowoczesnej medycynie. Umożliwiają one ciągłe, nieinwazyjne monitorowanie wentylacji, perfuzji i metabolizmu, dostarczając kluczowych informacji do szybkiej diagnostyki i skutecznego leczenia. Zrozumienie zasad kapnografii i interpretacji krzywych kapnograficznych jest nieocenione dla każdego pracownika służby zdrowia, przyczyniając się do poprawy bezpieczeństwa pacjentów i jakości opieki medycznej.
Jeśli chcesz poznać inne artykuły podobne do Kapnografia i ETCO2: Klucz do monitorowania wentylacji i perfuzji, możesz odwiedzić kategorię HVAC.