25/09/2019
W sytuacjach zagrożenia życia, gdy naturalne funkcje oddechowe organizmu zawodzą, wentylacja inwazyjna staje się nieocenionym narzędziem medycyny. Jest to zaawansowana technika wspomagania oddychania, która odgrywa kluczową rolę w intensywnej terapii i ratownictwie medycznym. Zrozumienie, kiedy stosuje się wentylację inwazyjną, jest istotne zarówno dla personelu medycznego, jak i dla pacjentów oraz ich rodzin. Ten artykuł ma na celu wyjaśnienie wskazań do wentylacji inwazyjnej, metod jej przeprowadzania oraz kluczowych aspektów związanych z tym ważnym zabiegiem.

- Co to jest wentylacja inwazyjna?
- Kiedy stosuje się wentylację inwazyjną?
- Metody wentylacji inwazyjnej
- Rodzaje respiratorów mechanicznych
- Ryzyko i powikłania wentylacji inwazyjnej
- Zalety wentylacji inwazyjnej
- Alternatywa dla wentylacji inwazyjnej: wentylacja nieinwazyjna
- Najczęściej zadawane pytania (FAQ)
- Podsumowanie
Co to jest wentylacja inwazyjna?
Wentylacja inwazyjna to metoda wspomagania oddychania, która polega na mechanicznym wspomaganiu lub całkowitym zastąpieniu spontanicznej czynności oddechowej pacjenta. Różni się od wentylacji nieinwazyjnej tym, że wymaga wprowadzenia rurki intubacyjnej lub rurki tracheostomijnej do dróg oddechowych pacjenta. Ta inwazyjna procedura umożliwia bezpośrednie dostarczanie tlenu i regulację ciśnienia w drogach oddechowych, co jest kluczowe w sytuacjach, gdy pacjent nie jest w stanie samodzielnie utrzymać prawidłowej wymiany gazowej.
Kiedy stosuje się wentylację inwazyjną?
Wskazania do wentylacji inwazyjnej są różnorodne i obejmują stany, w których funkcja układu oddechowego jest poważnie zaburzona. Główne sytuacje, w których wentylacja inwazyjna staje się konieczna, to:
- Niewydolność oddechowa: Jest to podstawowe wskazanie. Niewydolność oddechowa może być spowodowana wieloma czynnikami, takimi jak choroby płuc (np. ARDS - zespół ostrej niewydolności oddechowej, POChP - przewlekła obturacyjna choroba płuc, zapalenie płuc), urazy klatki piersiowej, choroby nerwowo-mięśniowe (np. miastenia gravis, stwardnienie zanikowe boczne), przedawkowanie leków, czy zatrucia. W tych przypadkach, płuca nie są w stanie efektywnie dostarczać tlenu do krwi i usuwać dwutlenku węgla, co prowadzi do hipoksemii (niedotlenienia) i hiperkapnii (nadmiaru dwutlenku węgla).
- Ochrona dróg oddechowych: Pacjenci, którzy nie są w stanie skutecznie chronić swoich dróg oddechowych przed aspiracją (np. z powodu zaburzeń świadomości, osłabienia odruchu kaszlu, urazów głowy, udaru mózgu, po operacjach w znieczuleniu ogólnym), wymagają wentylacji inwazyjnej. Rurka intubacyjna lub tracheostomijna zapewnia izolację dróg oddechowych i zapobiega przedostawaniu się treści żołądkowej lub wydzieliny do płuc, co mogłoby prowadzić do poważnych powikłań, takich jak zachłystowe zapalenie płuc.
- Osłabiona częstość oddechów lub bezdech: Stany, w których pacjent oddycha zbyt wolno (bradynea) lub wcale (bezdech), stanowią bezpośrednie zagrożenie życia. Przyczyną mogą być urazy rdzenia kręgowego, uszkodzenia ośrodka oddechowego w mózgu, zatrucia substancjami hamującymi ośrodek oddechowy, czy skrajne wyczerpanie organizmu. Wentylacja mechaniczna przejmuje funkcję oddychania, zapewniając odpowiednią wentylację płuc i utlenowanie krwi.
- Konieczność sedacji i zwiotczenia mięśni: W niektórych procedurach medycznych, takich jak operacje chirurgiczne, szczególnie te trwające długo lub w obrębie klatki piersiowej i jamy brzusznej, konieczne jest zwiotczenie mięśni pacjenta. Podczas sedacji i zwiotczenia mięśni, pacjent przestaje oddychać samodzielnie, dlatego wentylacja mechaniczna jest niezbędna do utrzymania wymiany gazowej. Podobnie, w stanach ciężkiego pobudzenia, drgawek, czy tężca, sedacja i wentylacja mechaniczna mogą być konieczne dla zapewnienia bezpieczeństwa pacjenta i kontroli nad jego stanem.
- Zwiększone obciążenie pracą oddechową: W niektórych chorobach, takich jak ciężka astma, ostre zapalenie oskrzelików, czy obrzęk płuc, pacjent musi wkładać ogromny wysiłek w oddychanie. Ta zwiększona praca oddechowa może prowadzić do szybkiego wyczerpania mięśni oddechowych i w konsekwencji do niewydolności oddechowej. Wentylacja mechaniczna odciąża mięśnie oddechowe, umożliwiając im odpoczynek i regenerację, a jednocześnie zapewnia efektywną wentylację płuc.
- Stabilizacja klatki piersiowej po urazach: W przypadku poważnych urazów klatki piersiowej, takich jak złamania żeber, odma opłucnowa, czy stłuczenie płuca, wentylacja mechaniczna może być stosowana w celu ustabilizowania klatki piersiowej, poprawy mechaniki oddychania, zmniejszenia bólu i zapobiegania powikłaniom oddechowym.
Metody wentylacji inwazyjnej
Wentylacja inwazyjna może być realizowana za pomocą różnych metod i urządzeń. Najczęściej stosowane to:
- Maska z zaworem workowym (workiem Ambu): Jest to ręczny resuscytator, który służy do krótkotrwałej wentylacji, na przykład podczas resuscytacji krążeniowo-oddechowej, transportu pacjenta, czy przygotowania do intubacji. Umożliwia dostarczanie powietrza lub wzbogaconego tlenem powietrza do płuc pacjenta poprzez maskę szczelnie przylegającą do twarzy. Wymaga manualnego uciskania worka w celu wykonania wdechu.
- Resuscytatory zasilane tlenem: Są to urządzenia pneumatyczne, które automatycznie dostarczają wdechy po podłączeniu do źródła tlenu. Mogą być ustawione na określoną częstość i objętość oddechową. Są stosowane w sytuacjach awaryjnych i podczas transportu pacjenta, gdy ręczna wentylacja workiem Ambu jest niewystarczająca lub zbyt męcząca dla ratownika.
- Respiratory mechaniczne (wentylatory): Są to zaawansowane urządzenia, które precyzyjnie kontrolują parametry wentylacji, takie jak objętość oddechowa, ciśnienie w drogach oddechowych, częstość oddechów, stężenie tlenu, i inne. Respiratory mechaniczne są stosowane w szpitalach, głównie na oddziałach intensywnej terapii, do długotrwałej wentylacji pacjentów. Umożliwiają dostosowanie wentylacji do indywidualnych potrzeb pacjenta i monitorowanie jego stanu.
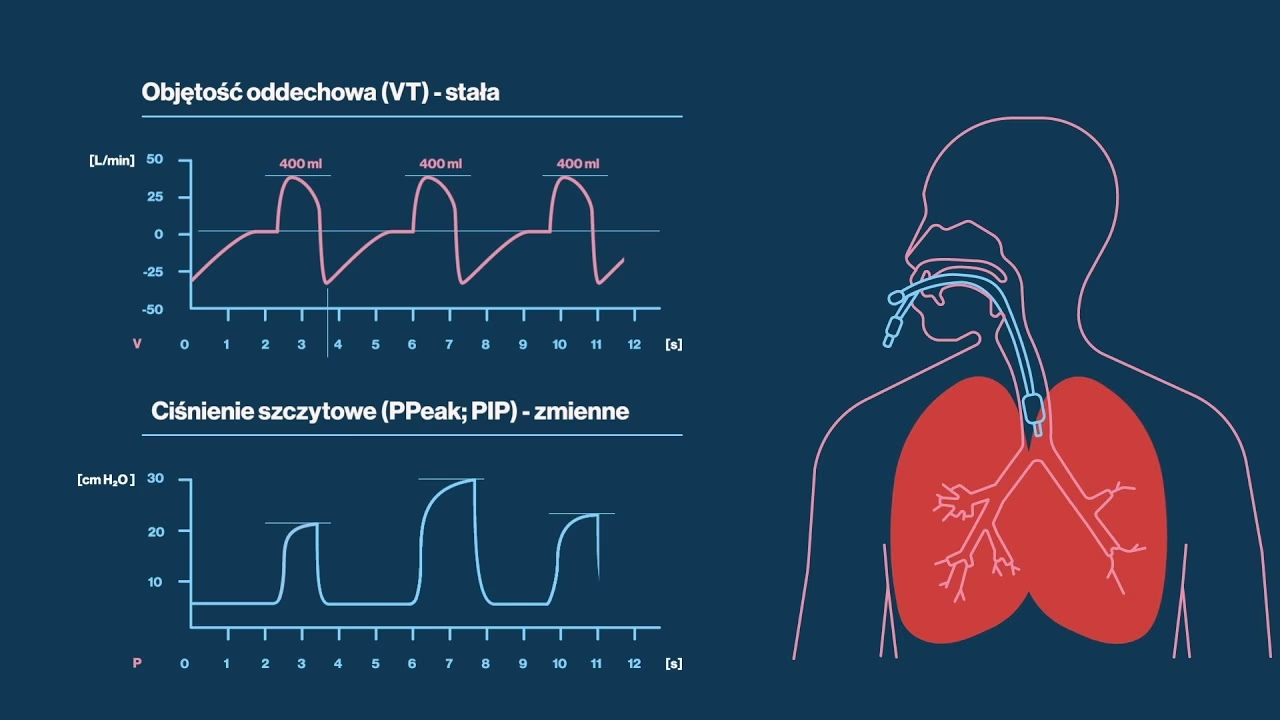
Rodzaje respiratorów mechanicznych
Respiratory mechaniczne dzielą się na różne typy, w zależności od sposobu sterowania wdechem i wydechem. Do najczęściej stosowanych należą:
- Respiratory objętościowo zmienne (volume-controlled): W tych respiratorach ustawia się objętość oddechową, która jest dostarczana pacjentowi niezależnie od oporu dróg oddechowych i podatności płuc. Ciśnienie w drogach oddechowych jest zmienne, w zależności od oporu i podatności.
- Respiratory ciśnieniowo zmienne (pressure-controlled): W tych respiratorach ustawia się ciśnienie w drogach oddechowych, które jest utrzymywane na stałym poziomie podczas wdechu. Objętość oddechowa jest zmienna, w zależności od oporu dróg oddechowych i podatności płuc.
- Respiratory z trybami mieszanymi: Wiele nowoczesnych respiratorów oferuje tryby mieszane, które łączą cechy wentylacji objętościowo i ciśnieniowo zmiennej, umożliwiając bardziej precyzyjne dostosowanie wentylacji do potrzeb pacjenta.
Ryzyko i powikłania wentylacji inwazyjnej
Wentylacja inwazyjna, mimo że ratuje życie, wiąże się z pewnym ryzykiem powikłań. Do najczęstszych należą:
- Zapalenie płuc związane z wentylacją mechaniczną (VAP): Jest to poważne powikłanie infekcyjne, które rozwija się u pacjentów wentylowanych mechanicznie. Rurka intubacyjna lub tracheostomijna ułatwia przedostawanie się bakterii do dróg oddechowych.
- Urazy dróg oddechowych: Intubacja i obecność rurki w drogach oddechowych mogą powodować urazy, takie jak obrzęk krtani, uszkodzenie strun głosowych, zwężenie tchawicy.
- Odma opłucnowa: Zbyt wysokie ciśnienie w drogach oddechowych podczas wentylacji może prowadzić do pęknięcia pęcherzyków płucnych i przedostania się powietrza do jamy opłucnej, powodując odmę opłucnową.
- Barotrauma: Uszkodzenie płuc spowodowane nadmiernym ciśnieniem w drogach oddechowych.
- Powikłania związane z sedacją i zwiotczeniem mięśni: Długotrwała sedacja i zwiotczenie mięśni mogą prowadzić do osłabienia mięśni, neuropatii, problemów z przewodem pokarmowym.
Zalety wentylacji inwazyjnej
Mimo ryzyka powikłań, wentylacja inwazyjna ma zasadnicze zalety, które czynią ją niezastąpioną w krytycznych stanach:
- Skuteczne wspomaganie oddychania: Wentylacja inwazyjna jest najbardziej efektywną metodą wspomagania oddychania, umożliwiającą precyzyjną kontrolę wentylacji i utlenowania krwi.
- Ochrona dróg oddechowych: Zapewnia izolację dróg oddechowych i chroni przed aspiracją.
- Odciążenie mięśni oddechowych: Umożliwia odpoczynek mięśniom oddechowym w stanach zwiększonej pracy oddechowej.
- Poprawa wymiany gazowej: Skutecznie poprawia wymianę gazową, redukując hipoksemię i hiperkapnię.
- Umożliwia sedację i zwiotczenie mięśni: Pozwala na bezpieczne przeprowadzenie procedur wymagających sedacji i zwiotczenia mięśni.
Alternatywa dla wentylacji inwazyjnej: wentylacja nieinwazyjna
W niektórych przypadkach, gdy niewydolność oddechowa nie jest bardzo ciężka, a pacjent jest przytomny i współpracuje, można zastosować wentylację nieinwazyjną (NIV). NIV polega na wspomaganiu oddychania za pomocą maski zakładanej na twarz, bez konieczności intubacji. NIV może być skuteczna w leczeniu zaostrzeń POChP, obrzęku płuc, czy wspomaganiu oddechu u pacjentów z chorobami nerwowo-mięśniowymi. Jednak w sytuacjach opisanych wcześniej, gdy konieczna jest ochrona dróg oddechowych, sedacja, czy wentylacja w ciężkiej niewydolności oddechowej, wentylacja inwazyjna pozostaje metodą z wyboru.
Najczęściej zadawane pytania (FAQ)
- Czy wentylacja inwazyjna jest bolesna?
- Sama wentylacja inwazyjna nie jest bolesna, ponieważ pacjent jest zazwyczaj sedowany i nie odczuwa dyskomfortu związanego z oddychaniem przez respirator. Intubacja lub tracheostomia, czyli wprowadzenie rurki do dróg oddechowych, jest wykonywana w znieczuleniu, aby zminimalizować dyskomfort. Po wybudzeniu, pacjent może odczuwać dyskomfort związany z obecnością rurki, ale personel medyczny podejmuje działania, aby go zminimalizować.
- Jak długo trwa wentylacja inwazyjna?
- Czas trwania wentylacji inwazyjnej jest bardzo różny i zależy od stanu pacjenta i przyczyny niewydolności oddechowej. Może trwać od kilku godzin do kilku tygodni, a nawet miesięcy w ciężkich przypadkach. Personel medyczny regularnie ocenia stan pacjenta i podejmuje próby odłączenia od respiratora, gdy tylko stan pacjenta na to pozwala.
- Jakie są rokowania po wentylacji inwazyjnej?
- Rokowania po wentylacji inwazyjnej zależą od wielu czynników, takich jak przyczyna niewydolności oddechowej, ogólny stan zdrowia pacjenta, wiek, oraz wystąpienie powikłań. W niektórych przypadkach, wentylacja inwazyjna pozwala pacjentowi wyzdrowieć i powrócić do normalnego życia. W innych, szczególnie w ciężkich chorobach przewlekłych, rokowania mogą być mniej pomyślne. Personel medyczny stara się zapewnić pacjentowi najlepszą możliwą opiekę i rehabilitację, aby poprawić jego szanse na powrót do zdrowia.
Podsumowanie
Wentylacja inwazyjna jest kluczową procedurą medyczną, stosowaną w stanach zagrożenia życia, gdy naturalne funkcje oddechowe zawodzą. Jest niezbędna w przypadku niewydolności oddechowej, konieczności ochrony dróg oddechowych, osłabionej częstości oddechów, oraz w wielu innych sytuacjach klinicznych. Mimo ryzyka powikłań, korzyści z wentylacji inwazyjnej w ratowaniu życia pacjentów są nieocenione. Rozwój technologii i metod wentylacji mechanicznej stale poprawia bezpieczeństwo i skuteczność tej procedury, dając nadzieję na wyzdrowienie nawet pacjentom w najcięższych stanach.
Jeśli chcesz poznać inne artykuły podobne do Wentylacja Inwazyjna: Kiedy Jest Niezbędna?, możesz odwiedzić kategorię HVAC.